Почему происходит замершая беременность?
СПРАВКА! Замершая беременность (неразвивающаяся беременность) – один из видов невынашивания беременности. Изначально беременность протекает со стандартной для здорового вынашивания симптоматикой: прекращаются менструальные кровотечения, выделяются гормоны, увеличивается в размерах матка, более чувствительными становятся молочные железы. Но в какой-то момент происходит серьезный сбой и плод гибнет. Очень часто женщина и не подозревает об этом, пока не придет к своему врачу для очередного обследования.
К наиболее частым причинам замирания беременности относят:
- Хромосомные нарушения, грубые генетические сбои у плода (синдром Шерешевского-Тернера, Дауна).
- Гормональные дискорреляции в женском организме, конкретно – дисбаланс между прогестероном и эстрогеном. Эстрогены вырабатываются в избытке, а уровень прогестерона недостаточен, поэтому эмбриону не удается получать нужного количества питательных компонентов и его жизнедеятельность прекращается. Сбой может быть вызван дисфункцией яичников или щитовидной железы, поликистозом, патологиями эндокринной системы). Чаще всего случается в первом триместре.
- Токсоплазмоз, краснуха, грипп, оспа, ветрянка, герпес, хламидиоз, инклюзионная цитомегалия, вирус Коксаки, микоплазмоз, гонорея и иные инфекционные и грибковые заболевания. При этом наибольшие опасения вызывают недуги не хронические, а подхваченные после зачатия, в период с 7 по 12 неделю: они чаще всего вызывают остановку развития эмбриона или проявление у него уродств. Потому-то врачи рекомендуют делать аборт в таких ситуациях.
- Тромбофилия.
- Употребление наркотиков и иных токсических веществ, алкоголя, курение. Особую опасность они представляют в первом триместре: плацентарный барьер в это время еще не построен до конца и вредные вещества, попадающие в материнский организм, с током крови поступаю в матку к эмбриону.
- Прием ряда лекарств: антибиотиков (тетрациклина, флюконазола, стрептомицина), противоопухолевых (метотрексата, аминоптерина), антикоягулянтов (кумарина или варфарина).
- Тератозооспермия – наличие в эякуляте аномальных мужских половых клеток.
- Резус-конфликт ребенка и матери.
- Частые стрессовые ситуации, постоянный недосып, физические перегрузки, неполноценное питание, травмы живота.
- Аутоиммунные нарушения. В этом случае женский организм воспринимает эмбрион как инородное тело, начинает вырабатывать антитела, нарушающие процесс имплантации зародыша в матке, в итоге избавляется от него.
К факторам риска можно отнести неблагоприятную экологическую обстановку в месте проживания будущей матери, ее работу на опасном производстве, радиоактивное излучение. Иногда причины и вовсе банальны: подъем чего-то очень тяжелого, долгий перелет на самолете, перемена климата, долгое пребывания на солнцепеке или в солярии.
Какие симптомы и признаки замершей беременности:
Беременность может «замереть» на любом сроке, но чаще всего это происходит до 13 недель, т.е. в первом триместре. Распознать данную патологию самостоятельно, без надлежащего оборудования и помощи профессионала, достаточно сложно. Однако на определенные изменения в организме следует обратить особое внимание.
Виды замершей беременности
Различают два вида неразвивающейся беременности:
- Анэмбриония — когда в плодном яйце (округлом образовании, окружающем плод при нормальном течении беременности) отсутствует эмбрион. Существуют две причины возникновения такой патологии. В первом случае эмбрион не формируется с самого начала, во втором — его развитие замирает на раннем этапе (до 5 недели беременности). Клетки плодного яйца при этом продолжают размножаться, а ХГЧ (хорионический гонадотропин человека, «гормон беременности») вырабатывается, как при нормальной беременности. Поэтому результаты тестов на беременность и анализа на ХГЧ будут положительными.
- Гибель эмбриона — изначально беременность развивается нормально, но затем вследствие наличия тех или иных негативных факторов плод погибает.
Факторы риска

Существуют факторы риска, при наличии которых вероятность замирания беременности возрастает. Они могут быть неконтролируемыми (то есть их нельзя ликвидировать) и контролируемыми (их можно устранить или компенсировать). К неконтролируемым факторам относятся:
- Возраст. Чем старше женщина, тем выше риск неразвивающейся беременности.
- Сильные стрессы.
Среди контролируемых факторов:
- Предшествующие аборты, выкидыши, замершие беременности. Чем их больше, тем выше вероятность гибели плода;
- Неправильный образ жизни. Вредные привычки (курение, употребление спиртного, злоупотребление кофеином) и несбалансированное питание во время беременности могут негативно сказаться на состоянии плода;
- Хронические заболевания женщины, как гинекологические, так и патологии внутренних органов и систем (тяжелые заболевания сердечно-сосудистой системы, печени и почек, сахарный диабет, синдром поликистозных яичников, системная красная волчанка);
- ЭКО. По пока не выявленным причинам среди замерших беременностей больше тех, которые наступили в результате экстракорпорального оплодотворения. В этом случае плод обычно гибнет до 12 недели;
- Заболевания органов репродуктивной системы у мужчины;
- Многоплодная беременность;
- Значительные отклонения индекса массы тела от нормы у женщины (слишком маленький вес или сильное ожирение);
- Воздействие на организм будущей мамы токсичных веществ (например, вдыхание паров на вредном производстве);
- Прием некоторых противовоспалительных препаратов на ранних сроках беременности. Будущая мама обязательно должна консультироваться с врачом по поводу любого лекарства, которое собирается принять.
Часто замирание беременности провоцируется сразу несколькими факторами.
Симптомы
Порой неразвивающаяся беременность не дает о себе знать никакими проявлениями, и о патологии женщина узнает уже после проведения планового УЗИ. В других случаях могут наблюдаться такие симптомы, как:
- Боли тянущего или ноющего характера внизу живота, в области спины;
- Мажущие кровянистые выделения из влагалища — от розоватых до коричневых;
- На ранних сроках — резкое исчезновение признаков токсикоза, если он был;
- Внезапное снижение базальной температуры (наиболее низкой температуры тела, устанавливающейся в состоянии покоя, измеряется в прямой кишке);
- Общее недомогание: слабость, головные боли, тошнота, озноб и т.д.;
- Изменения в области груди. На ранних сроках беременности останавливается нагрубание молочных желез, пропадают боли. Грудь становится мягкой. На поздних сроках (после 22 недель), напротив, молочные железы при замершей беременности способны набухать. Иногда из груди выделяется молоко (не молозиво).
- Отсутствие шевелений плода. При первой беременности шевеления обычно начинаются после 22 недели (могут немного раньше), при второй — после 18 недели. Если толчков в положенный срок нет, необходимо обратиться к врачу.
При наличии в организме очага воспаления также может наблюдаться незначительное повышение температуры тела.
Вышеперечисленные признаки необязательно говорят о замершей беременности. Вполне возможно, что плод развивается нормально, и проявившиеся симптомы свидетельствуют о наличии совсем других, не таких страшных, нарушений. Но при наличии этих признаков обратиться к врачу необходимо как можно скорее.
Причины неразвивающейся беременности
Основные причины, по которым беременность может замереть, можно условно разделить на несколько больших групп:
- Врожденные и приобретенные аномалии матки.
- Патологии эндометрия (внутренней слизистой оболочки матки).
- Острые инфекции.
- Генетические/хромосомные нарушения.
- Гормональные нарушения.
- Патологии свертывающей системы крови.
- Иные причины.
К врожденным патологиям внутренних половых органов относятся:
- двурогая матка (аномалия, при которой полость матки полностью или частично разделена перегородкой на две части — рога);
- полное удвоение матки (у женщины две матки и два влагалища, у каждой матки всего по одной маточной трубе);
- однорогая матка (развита только одна половина матки и имеется одна маточная труба);
- седловидная матка (матка имеет почти нормальное строение, но в центре ее дна имеется углубление).
Врожденные патологии матки выявляются примерно у 10-25% женщин с замершей беременностью. Приобретенные аномалии часто диагностируются у пациенток, перенесших кюретаж (гинекологическое выскабливание матки, в ходе которого удаляется верхний слой слизистой оболочки). Также они могут быть следствием предыдущей замершей беременности. К приобретенным аномалиямвнутренних половых органов относят:
- истмико-цервикальную недостаточность (преждевременное раскрытие шейки матки при беременности);
- субмукозную миому (доброкачественное новообразование, развившееся из мышечного слоя матки);
- возникновение внутриматочных спаек.
Патологические состояния эндометрия способны стать причиной неудачной имплантации эмбриона или недостаточного питания плода. Это приводит к замиранию беременности. Наиболее частыми нарушениями, из-за которых гибнет плод, являются хронический эндометрит и синдром регенераторно-пластической недостаточности эндометрия (состояние, в результате которого слизистая оболочка матки атрофируется).
Острые инфекционные заболевания далеко не всегда вызывают гибель плода, чаще они становятся причиной развития врожденных аномалий у ребенка (глухоты, пороков сердца, задержки умственного развития и т.д.). И все же в ряде случаев даже ОРВИ может спровоцировать замирание беременности. А к наиболее опасным для плода инфекциям относят краснуху, цитомегаловирус, герпес, токсоплазмоз, хламидиоз, гонорею.
Генетические и хромосомные нарушения часто становятся причиной замирания беременности на ранних сроках (до 8 недели). В некоторых случаях плод гибнет позднее — на 13-20 неделе, но такое происходит гораздо реже. В результате генетических и хромосомных нарушений у плода может сформироваться кариотип (хромосомный набор), несовместимый с жизнью. В этом случае в дальнейшем развитии эмбриона нет смысла, и он погибает. Патологические гены способны передаваться как от отца, так и от матери (а иногда аномалии обусловлены несовместимостью генов женщины и мужчины), а хромосомные нарушения возникают непосредственно в процессе деления клеток после оплодотворения. Они могут быть качественными (наблюдаются дефекты в строении хромосом) или количественными (хромосом больше или меньше, чем нужно).
Гормональные нарушения могут появиться из-за наличия у будущей мамы заболеваний эндокринной или репродуктивной систем или аутоиммунных нарушений. Беременность способна замереть в двух случаях:
- при недостатке прогестерона (гормона, отвечающего за подготовку матки к имплантации эмбриона);
- при избытке мужских половых гормонов в организме женщины.
Патологии свертывающей системы крови у матери могут стать причиной сбоя процесса имплантации плодного яйца, повреждения маточно-плацентарных сосудов или нарушения функций плаценты. Все это способно привести к замиранию беременности.
Иногда причины неразвивающейся беременности так и остаются неизвестными. К возможным факторам, повлиявшим на гибель плода, в таких случаях относят генетическую несовместимость родителей ребенка или наличие в организме матери аллоиммунных антител, способных вызвать резус-конфликт.
Острые и хронические инфекционные процессы
Многие возбудители способны привести к образованию замершей беременности в первом триместре. Особенно опасным считается период с 7 по 12 неделю, когда происходит закладка всех будущих систем и органов младенца.
Из-за того, что многие инфекционные заболевания протекают в скрытой форме, очень важно планировать беременность и на этапе подготовки к ней пройти полное обследование, чтобы при обнаружении патогенной микрофлоры принять соответствующие меры по ее устранению.
Наиболее частые причины замершей беременности в критические периоды с 6 по 8 и с 11 по 12 недели:
- Болезни, вызванные условно-патогенными бактериями – стрептококками, стафилококками, эшерихиями, клебсиеллами.
- Заболевания вирусной этиологии – герпес, краснуха, цитомегаловирусная инфекция, папилломавирус человека, аденовирусная инфекция, вирус Коксаки.
- Инфекции, передающиеся половым путем – микоплазмоз, уреоплазмоз, хламидиоз, гонорея.
- Грибковые инфекции – кандидоз (молочница), различные виды микозов.
Особое внимание при беременности необходимо уделить профилактике TORCH-инфекций, которые способны передаваться от матери к малышу в процессе внутриутробного формирования, вызывая при этом различные аномалии. К TORCH-инфекциям относится токсоплазмоз, цитомегаловирус, краснуха и вирус простого герпеса. Особую опасность несет первичная контаминация возбудителями, что является одной из причин замершей беременности на 6-10 неделе.
Если происходит заражение на раннем сроке, то обычно это приводит к замершей беременности в период с 6 недели по 16 по причине внутриутробного инфицирования плода. Контакт с возбудителем болезни во втором и третьем триместрах обычно приводит к аномалиям развития.
Существует три механизма, под влиянием которых происходит смерть зародыша:
- Непосредственное влияние инфекционных частиц на эмбрион.
- Организм матери в ответ на развитие воспалительной реакции стимулирует синтез простогландинов, которые способны нарушить гемодинамику и ухудшить плацентарную трофику либо оказывают токсическое воздействие на плод.
- Если в маточной полости поддерживается хроническое воспаление, это приводит к изменениям эндометрия, из-за чего нарушается имплантация оплодотворенной яйцеклетки.
Отдельно необходимо уделить внимание такому инфекционному заболеванию, как краснуха. Человек способен ею заразиться и переболеть лишь единожды в жизни, и очень хорошо, если инфицирование происходит в детском возрасте, так как в этот период заболевание переносится легко и не вызывает неприятных последствий. Остерегаться контактов с носителями вируса краснухи следует беременным женщинам, в особенности тем, кто ранее не перенес данную болезнь.
Вирус краснухи способен вызвать гибель плода. Если же не происходит замирания беременности, новорожденный ребенок имеет множественные аномалии строения и функции различных органов, что является несовместимым с жизнью. Обычно такие дети умирают в скором времени после появления на свет. Когда случается заражение краснухой в первом триместре, врачи советуют женщине сделать прерывание беременности.
Что делать при замершей беременности?
При диагнозе «замершая беременность» женщину в срочном порядке госпитализируют в гинекологическое отделение для удаления эмбриона или плода. На ранних сроках рекомендуется проводить более щадящие манипуляции, например, аборт методом вакуум-аспирации или медикаментозный. На поздних сроках не избежать выскабливания полости матки.
Важно не забывать о реабилитационных мероприятиях после выполнения вышеописанных манипуляций. Женщине необходимо будет принимать оральные контрацептивы 3 месяца, восстанавливать гормональный фон, лечить сопутствующие заболевания, укреплять иммунитет. Нельзя планировать следующую беременность ранее, чем через 6-8 месяцев после замирания.
ВАЖНО! За это время важно пройти полной обследование не только женщине, но и отцу будущего ребенка. В него обязательно включают мазки на наличие скрытых инфекций, спермограмму партнера, иммунограмму, расширенные анализы крови, исследование кариотипа отца и матери. Попутно проводится гистологическое изучение содержимого полости матки и цитологическое исследование тканей погибшего плода.
Как заподозрить замершую беременность
Зачастую в первые дни после замирания беременности самочувствие женщины даже улучшается: прекращается токсикоз, снижается чувствительность сосков – то, что беспокоит женщин в первом триместре. К врачу они обращаются тогда, когда появляются уже действительно тревожные признаки – боли внизу живота и кровянистые выделения . Во втором триместре тревогу женщина поднимает раньше – когда перестает чувствовать шевеления ребенка (в норме на сроке 18-20 недель ощущается около 10 движений ребенка за день).
” Все это (и даже кровянистые выделения) не обязательно свидетельствует о прерывании беременности, но такая ситуация требует срочной консультации вашего врача!
Если не обратиться к врачу, то плод, увы, начинает разлагаться в полости матки: выделения становятся гнойными, повышается температура, наконец, самое грозное осложнение – ДВС-синдром (диссеминированное внутрисосудистое свёртывание, которое характеризуется образованием тромбов в кровеносных сосудах с одновременным снижением свертываемости крови) – все это без экстренной медицинской помощи может привести к летальному исходу.
Как врач определит замершую беременность
Первое, что заставит любого врача насторожиться – это несоответствие размеров матки и плода акушерскому сроку беременности. Даже если нет признаков замершей беременности – это повод для тщательного обследования.
Второй признак, который насторожит врача при осмотре, – он не услышит сердцебиение ребенка (на 18-20 неделе это уже можно сделать с помощью стетоскопа). Однако и это не обязательный признак, поскольку расположение плаценты на передней стенке матки не позволяет ни врачу расслышать сердцебиение, ни матери – почувствовать движения малыша.
” Чтобы подтвердить или развеять опасения, врач назначит дополнительные обследования. Это ультразвуковое (УЗИ) исследование, а также анализ уровня хорионического гонадотропина человека (ХГЧ) в крови.
Ошибка, к сожалению, невозможна. Если уровень ХГЧ не соответствует сроку беременности, на УЗИ врач не видит сердцебиения малыша, то беременность уже прервалась! Нужно как можно скорее завершить этот процесс, пока не наступили неблагоприятные для здоровья женщины последствия.
Как прерывают замершую беременность
Если врач уверен, что уже начался процесс абортирования погибшего плода, то, скорее всего, он предоставит организму женщины справиться с проблемой самостоятельно. Замершая беременность завершится выкидышем, и это, как ни неприятно звучит, наиболее благоприятный исход.
На сроке до 8 недель беременности возможен прием специальных медикаментов – процесс будет аналогичен медикаментозному аборту.
Наконец, на более позднем сроке требуется хирургическое вмешательство. Врач предпримет те же действия, что и при проведении обычного аборта: использует вакуумную аспирацию или выскабливание полости матки. Даже если вы принципиально против абортов, вы должны понимать, что в данном случае это необходимая операция – ребенок уже погиб.
” Независимо от того, произошел ли выкидыш сам, или погибший плод был удален хирургом, врач обязательно назначит вам антибиотики. Не пренебрегайте этой рекомендацией, такая терапия поможет избежать инфицирования полости матки и в дальнейшем выносить здорового ребенка!
Как избежать замершей беременности?
На некоторые причины замирания беременности повлиять невозможно. К ним относятся хромосомные сбои. Но многое женщина может сделать самостоятельно, начав готовиться к зачатию заранее.
- Отказаться от сигарет и алкоголя, наркотических средств и вредных продуктов питания.
- Проставить все необходимые прививки.
- Пройти обследование на предмет генетических аномалий и женщине, и ее партнеру.
- Подобрать подходящий витаминный комплекс, восполняющий недостаток жизненно важных веществ в организме (йод, фолиевая кислота).
- Выпивать в сутки не менее двух литров чистой воды.
- Вылечить все имеющие заболевания. Если это невозможно — соблюдать ту поддерживающую терапию, которую подобрал лечащий врач.
- Уделять время физическим упражнениям и прогулкам на свежем воздухе.
- Сократить до минимума общение с инфицированными людьми, особенно в весенне-осенний период.
- Сохранять позитивный настрой, научиться воспринимать даже негативные события спокойно и без стрессов.
Почему замирает беременность
Наиболее частая причина – генетические аномалии плода, вызывающие нарушения, несовместимые с дальнейшим развитием. Не всегда «виновники» этого мать, отец или оба сразу – бывают и случайные мутации, при этом в генетическом плане оба родителя абсолютно здоровы.
” Чаще всего такая беременность прерывается на самых ранних сроках: 75% генетически аномальных беременностей прерываются на сроке 6-7 недель, еще около 20% — в 12-17 недель, до 28 недель развивается не более 7% таких малышей.
На втором месте – гормональные нарушения в организме матери: недостаток прогестерона, сахарный диабет, гипер- и гипофункция щитовидной железы, гиперандрогения – повышенное содержание мужских половых гормонов и ряд других патологий. Нужно отметить, что большинство из них не являются абсолютным препятствием для благополучного вынашивания беременности, но требуют обязательной коррекции, причем подготовка должна начаться до момента зачатия.
Свою долю в самопроизвольном прерывании беременности играют и аутоиммунные заболевания, в частности антифосфолипидный синдром, провоцирующий тромбообразование. Это основная причина гибели эмбриона после 10-й недели беременности. Нужно отметить, что своевременно проведенная терапия снижает негативное влияние этого фактора и позволяет выносить и благополучно родить здорового ребенка.
Инфекции. Вопреки распространенному заблуждению, «от насморка» беременность не прерывается. Главные инфекционные виновники замершей беременности – краснуха и грипп, особенно протекающий с осложнениями. Впрочем, среди причин называют и другие заболевания: цитомегаловирус, герпес, токсоплазмоз (особенно если заражение произошло уже во время беременности), все виды заболеваний, передающихся половым путем.
Экстракорпоральное оплодотворение. По неизвестной пока причине абсолютно здоровые эмбрионы, подсаженные в матку идеально подготовленной женщины, могут на раннем сроке остановиться в своем развитии.
Среди косвенных причин называют также возраст родителей, особенно матери. Скорее всего, это связано с тем, что с возрастом «накапливается» и риск генетических «ошибок», и груз инфекций, и число хронических заболеваний.
” В 20 лет самопроизвольное прерывание беременности грозит приблизительно 10% женщин, в 35 лет – 25%, в 45 лет – 50%.
Лечение после замершей беременности.
К сожалению, когда замирает беременность, речь идет уже не о сохранении плода, а о восстановлении здоровья женщины. Прекративший развитие плод может вызвать интоксикацию организма, поэтому его необходимо удалить из матки.
Зачастую на самых ранних сроках у женщины происходит самопроизвольный аборт; бывает даже так, что женщина не подозревает о том, что у нее была замершая беременность, месячные приходят с незначительным запозданием.
Планирование беременности после замершей беременности
Как можно забеременеть после замершей беременности? Когда беременеть после замершей беременности? Этот вопрос решается индивидуально в каждом конкретном случае – в зависимости от срока замирания беременности, общего состояния здоровья женщины, результатов обследований и т.д.
На вопрос, когда планировать беременность после замершей беременности, форум в Интернете вряд ли сможет дать однозначный ответ – только впечатления женщин, которым довелось перенести одну или даже две замерших беременности.
По рекомендации врачей минимальный срок – выждать шесть месяцев. За это время после постановки диагноза «замершая беременность», последствия такого патологического состояния уменьшатся. Одна и тем более две замерших беременности оказывают негативное влияние на организм женщины. Необходимо провести ряд профилактических мероприятий для того, чтобы исключить замирание плода в будущем.
Какие сдавать анализы после замершей беременности?
Перед тем, как забеременеть после замершей беременности, рекомендуется сдать следующие анализы:
- анализ крови на уровень гормонов (прогестерон и эстроген);
- мазок из влагалища на ЗППП;
- УЗИ органов таза;
- исследование тканей матки (гистология).
После замершей беременности может быть необходимым также провести генетическое обследование на совместимость партнеров.
Патогенез замершей беременности
Единого механизма возникновения замершей беременности нет, так как у каждой причины гибели плода есть свои особенности патогенеза.
Нарушение анатомии половых органов
Существует два типа аномалии половых путей:
- Врождённые (обнаруживаются у 10-25% женщин с ранним замиранием беременности):
- полное удвоение матки;
- одно-, двурогая или седловидная матка;
- полная и неполная внутриматочная перегородка.
- Приобретённые.
- недостаточность шейки и перешейка матки;
- субмукозная (подслизистая) миома;
- внутриматочные сращения (синдром Ашермана — наблюдается у 12-15 % пациеток с привычным невынашиванием беременности и у 30-33 % с безуспешными попытками ЭКО).
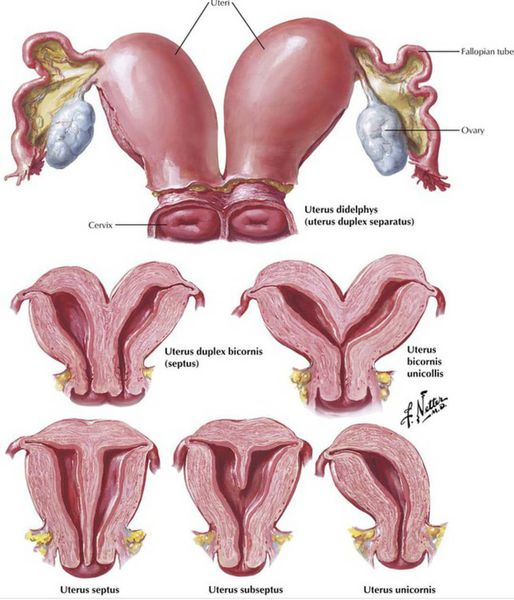
При врождённых пороках развития матки чаще возникает прерывание беременности на поздних сроках и преждевременные роды, а также встречаются ранние потери беременности при расположении плодного яйца на внутриматочной перегородке или рядом с субмукозной миомой. [1] [2] [3] [5] [10]
При такой приобретённой аномалии, как синдром Ашермана, синехии (спайки) полностью или частично покрывают полость матки. Чаще всего они возникают в результате предшествующего выскабливания слизистой полости матки и/или как последствие замершей беременности. Так, после перенесённой одной внутриматочной операции риск синдрома составляет 16 %, а после трёх и более выскабливаний — 32 и более%. [1] [2] [3] [5]
При любой из этих анатомических аномалий матки беременность останавливается в развитии из-за неудачного прикрепления плодного яйца (например, рядом с миоматозным узлом или на внутриматочной перегородке), недостаточного кровоснабжения эндометрия и хронического эндометрита. [1] [2] [3] [5]
Генетические и хромосомные аномалии эмбриона
Такие патологии являются главной причиной замершей беременности на ранних сроках. [4] [10]
В норме человеческие клетки имеют 46 хромосом, т. е. 22 пары аутосом, которые находятся в ядре каждой клетки. При изменении их количества или качества происходят различные хромосомные «поломки».
Чем старше становится мать, тем выше риск изменения хромосомного набора у эмбриона, при котором число хромосом перестаёт быть кратным. К таким аномалиям относятся трисомии — заболевания, связанные с присутствием трёх гомологичных хромосом вместо двух:
- синдром Дауна — патология 21-й хромосомы;
- синдром Патау — патология 13-й хромосомы;
- синдром Эдвардса — патология 18-й хромосомы.

Плод с одним из данных нарушений всё же может родиться жизнеспособным, но в случае других вариантов трисомий всё может закончиться гибелью эмбриона в виде замершей беременности.
Структурные и функциональные нарушения эндометрия
Патологии эндометрия являются важными факторами бесплодия и ранних потерь беременности. Они могут быть связаны с эндокринологическими проблемами, инфекционными заболеваниями и аутоиммунными расстройствами.
К нарушениям эндометрия, которые становятся причинам неразвивающейся беременности, относят:
- атрофия (недостаточное созревание) эндометрия в периовуляторном периоде (за три дня до и после оплодотворения);
- хронический аутоиммунный эндометрит;
- синдром регенераторно-пластической недостаточности эндометрия.
Тонкий эндометрий, т. е. его атрофия является следствием гормонального дисбаланса, хронических инфекций и ранее перенесённых операций.
Хронический эндометрит — это комплекс изменений эндометрия воспалительного характера. В основе его патогенеза лежит повреждение эндометрия с последующими нарушением нормальной циклической трансформации и уменьшения рецептивности ткани (способности принять внедряющийся зародыш), в результате чего происходит потеря беременности. Данное заболевание может возникать из-за бактерий, вирусов и иммунологических процессов, а такие агенты, как хламидии, стафилококки, герпес и другие, способны его поддерживать.
Вредные привычки
Злоупотребление алкоголем, курение, наркотическая зависимость во время беременности приводят к тому, что попадающие в женский организм вредные вещества оказывают токсическое влияние на ребенка. Это способно привести к нарушениям развития, а в некоторых случаях и к замиранию беременности.
Особую опасность алкоголь и наркотики несут в первом триместре, когда еще не сформирован плацентарный барьер, и все, что попадает в организм мамы, с током крови попадает в полость матки, где находится эмбрион.

Медикаменты
Беременной женщине разрешен малый перечень лекарств, которые можно принимать во время вынашивания ребенка, так как многие медикаментозные средства обладают тератогенным эффектом. Одни лекарства способны вызвать незначительные нарушения у плода, другие же препараты приводят к серьезным аномалиям, несовместимым с жизнью.
Спонтанные аборты вызывают следующие лекарства:
- Меркаптотурин;
- Колхицин;
- Метотрексат.
Перед тем как принять препарат, проконсультируйтесь с врачом, не нанесет ли это вреда вашему ребенку.
Тератозооспермия
Еще одной причиной, которая способна привести к невынашиванию беременности, является тератозооспермия. Это патологическое состояние сперматозоидов, когда в эякуляте присутствует большое количество аномальных мужских половых клеток.
Чаще всего это вызывает бесплодие у партнера, однако, в некоторых случаях зачатие происходит, но по причине того, что сперматозоиды являются патологическими, в скором времени случается гибель зародыша.
Внешние факторы
Замершим плод на ранних сроках беременности способен стать по многим причинам. Очень часто и вовсе нельзя предугадать, что вызвало его гибель.
Иногда внутриутробное развитие прекращается из-за банальных факторов:
- подъем тяжестей;
- перемена климата;
- длительный перелет на самолете;
- радиоактивное излучение;
- длительное нахождение под палящими солнечными лучами.
Изменения свёртывающей системы крови
Замершая беременность может возникнуть в результате нарушений иммунного характера. К ним относится антифосфолипидный синдром, при котором свёртываемость крови повышена.
Антифосфолипидные антитела обнаруживаются в крови почти у половины пациенток с замершей беременностью, а у здоровых женщин — менее чем в 4 % случаев.
Причины данного синдрома до конца не известны. Есть предположение, что концентрация антифосфолипидных антител может повыситься на фоне инфекционных болезней. Также считается, что на возникновение синдрома влияет генетическая предрасположенность. [3] [5] [8] [10]
Полиморфизм генов гемостаза
Риск замершей беременности также связан полиморфизмом генов гемостаза. Мутации гена протромбина G20210A, фактор Лейдена, а также врождённый дефицит протеина С/S и антитромбина максимально увеличивают вероятность образования тромбов и последующих тромбоэмболий. В итоге у беременных повышается риск тромбоэмболии и неразвивающейся беременности.
Полиморфизм генов MTHFR также вызывает тромботические осложнения и может приводить к недостаточности фолиевой кислоты в сыворотке крови и эритроцитах, которая при поступлении с пищей не усваивается. Дефицит фолиевой кислоты нарушает развитие наружной оболочки зародыша, плаценты и беременности в целом, что приводит к замершей беременности, невынашиванию плода и плацентарной недостаточности.
Классификация и стадии развития замершей беременности
По данным УЗИ малого таза — основного метода диагностики замершей беременности — выделяют два типа данной патологии:
- анэмбриония — отсутствия эмбриона в плодном яйце.
- гибель эмбриона или плода (несостоявшийся выкидыш) — остановка развития плода при его изначальном нормальном формировании.
Эмбрион в плодном яйце может отсутствовать в двух случаях: когда он изначально не был сформирован или же перестал развиваться на пятой неделе беременности или раньше. В случаях, когда по результатам УЗИ эмбрион в плодном яйце обнаружить не удаётся, помимо замершей беременности стоит также предполагать ранний срок развития беременности. [2]
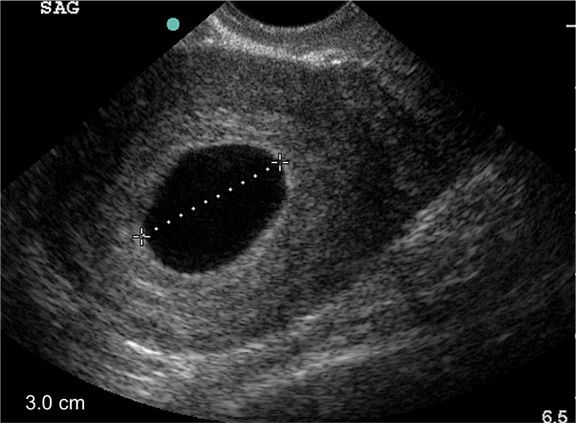
При гибели эмбриона на раннем сроке беременности по результатам УЗИ можно обнаружить его разрушенные части или сгусток. При замирании плода на поздних сроках при проведении УЗИ полностью эмбрион обнаружить не удаётся, так как его структура расщепляется.
Также стоит отметить, что в большинстве случаев угроза прерывания беременности или выкидыш на ранних сроках происходят именно после гибели эмбриона.
Осложнения замершей беременности
Наиболее частые осложнения неразвивающейся беременности:
- эндометрит (воспаление полости матки);
- маточные кровотечения.
Эти нарушения возникают, если плодное яйцо вовремя не извлечь из утробы женщины.
Основными возбудителями эндометрита являются:
- энтеробактерии — кишечная палочка (в большинстве случаев);
- грамположительные бактерии — стрептококки группы B, энтерококки, золотистый стафилококк и другие;
- неспорообразующие анаэробы — бактероиды, пептококки и пептострептококки.
В зависимости от обширности инфицирования полости матки выделяют три стадии развития эндометрита:
- Распространение инфекции — проникновение инфекции в плодное яйцо и децидуальную (отпадающую) слизистую оболочку матки, которая возникает после имплантации зародыша.
- Осложнённое инфицирование — инфекция выходит за пределы полости матки, но при этом не выходит за границы малого таза, т. е. поражаются глубокие слои эндометрия, мышцы матки, её вены и трубы, а также яичники, околоматочная клетчатка и тазовая брюшина.
- Генерализованное инфицирование — инфекция распространяется за пределы малого таза, в результате чего развивается разлитой перитонит, сепсис и даже септический шок. Интенсивность маточного кровотечения может быть разной. От этого зависят действия врача: чем сильнее кровотечение, тем более агрессивным должно быть вмешательство врача, которому необходимо максимально быстро остановить кровотечение и восполнить кровопотерю.
Диагностика замершей беременности
Основным методом выявления замершей беременности является трансвагинальное УЗИ — введение специального датчика через влагалище в полость матки для более детальной оценки её состояния.
На наличие замершей беременности будут указывать следующие признаки:
- КТР плода (размер эмбриона от темечка до крестца) от 7 мм и более, отсутствие сердцебиения.
- Наличие плодного яйца диаметром 25 мм и более без эмбриона.
- Отсутствие эмбриона с сердцебиением спустя две недели после того, как на предыдущем УЗИ было выявлено плодное яйцо без желточного мешка, который обычно появляется у эмбриона на ранних сроках беременности.
- Отсутствие эмбриона с сердцебиением спустя 11 дней после того, как на предыдущем УЗИ было обнаружено плодное яйцо с желточным мешком.
Данное исследование также позволяет диагностировать и другие патологические варианты беременности, которые возникают на ранних сроках, например:
- внематочная беременность;
- беременность неясной локализации;
- трофобластическая болезнь.
Перспективы развития ранней беременности, а также тактику лечения позволяет определить УЗИ с динамическим измерением уровня ?-ХГЧ (хронического гонадотропина) в крови. В норме при жизнеспособной маточной беременности до 6-7 недели происходит удвоение величины ?-ХГЧ каждый два дня.
Обследования беременной после предыдущего случая замершей беременности:
- Генетическое исследование — рекомендуются при повторяющихся случаях неразвивающейся беременности, а также если родители старше 35 лет. Исследуют кариотип плодного яйца и самих родителей. При тяжёлых хромосомных патологиях рекомендуется ЭКО с применением донорского материала.
- УЗИ, гистероскопия (осмотр с помощью оптических приборов) и гистеросальпингография (с использованием рентгена и контрастного вещества) — позволяют установить наличие анатомических патологий. При их выявлении назначают хирургическое лечение.
- Исследование уровня половых гормонов в крови.
- HLA-типирование, анализ уровня антиспермальных антител, а также выявление антифосфолипидного синдрома.
Поиск тромбофилий показан только при наличии тромботических заболеваний в анамнезе пациентки или её ближайших родственников.
Профилактика замирания беременности
Как забеременеть после замершей беременности? Возможно ли это? Да, возможно! – заявляют врачи.
Почему замирает беременность, в точности неизвестно до сих пор. Однако не одна женщина родила после замершей беременности; произвести на свет здорового ребенка – вполне реально. Конечно, при необходимости (по результатам анализов) нужно пройти лечение.
Перед планированием беременности рекомендуется сделать прививки от краснухи и ветряной оспы. Особенно это актуально для женщин, входящих в группу риска – в данном случае это работа в детских учреждениях, где легко можно заразиться этими болезнями. Также следует пролечить заболевания, передающиеся половым путем, пройти общеукрепляющий курс витаминов, простимулировать иммунную систему. Схему лечения необходимо согласовать с лечащим врачом.
Заключение
Врачи уверяют, что снизить вероятность замершей беременности довольно легко, если подходит к планированию и зачатию малыша разумно и грамотно. Даже в случае прерывания беременности вследствие замирания плода, практически 100% женщин в будущем рожают здоровых детей. Соблюдение всех врачебных рекомендаций, бережное отношение к собственному здоровью и здоровью будущего потомства – залог сохранения беременности и рождения крепкого малыша.
- https://beremennost.net/prichiny-zamershei-beremennosti
- https://www.polyclin.ru/articles/zamershaya-beremennost/
- https://mama66.ru/pregn/prichiny-zamershejj-beremennosti-na-rannikh-srokakh
- https://sibmama.ru/zamershaya-berem.htm
- https://www.probirka.org/zhenskoe-besplodie/2602-pochemu-zamiraet-beremennost
- https://ProBolezny.ru/zamershaya-beremennost/

 portal-c.ru
portal-c.ru