Причины
Развитие бругиоза провоцируется укусами инфицированных Brugia malayi или Brugia timori комаров (родов Anopheles, Culex, Mansonia, Aedes), являющихся переносчиком этого гельминтоза, и попаданием паразита в кровь или лимфу. Источником этой паразитарной инфекции является больной человек или обезьяны, после укуса которых комар становится переносчиком заболевания. Иногда насекомые заражают не только человека и обезьян, но и кошек.
Цикл развития микрофилярий в организме комаров составляет от 8 до 35 суток (его продолжительность зависит от температурного режима окружающей среды). После того как инфицированное насекомое укусило человека или обезьяну, микрофилярии через кожные покровы поступают в кровь и разносятся по всему организму. В тканях личинки глиста трансформируются в половозрелых червей этот период развития Brugia malayi или Brugia timori обычно составляет от 3 до 18 месяцев.
Гельминты, вызывающие развитие бругиоза, имеют вид нитевидного червя с утолщениями на концах. Длина половозрелой особи составляет около 0,127-0,32 мм, а ширина 0,005-0,1 мм. Самцы этого гельминта имеют спирально загнутый хвост, несущий две неравные спикулы различной формы. Черви размножаются, и в организме появляются их личинки микрофилярии. Их длина составляет 0,12-0,32 мм, а диаметр 0,05-0,11 мм.
Половозрелые Brugia malayi или Brugia timori могут паразитировать в теле человека до 17 лет, а личинки до 12 месяцев.
Симптомы

Первые проявления аллергического характера при бругиозе возникают примерно через 3 месяца после поражения гельминтом, а микрофилярии выявляются в анализах крови только спустя 9 месяцев.
На коже больного развиваются болезненные элементы сыпи, которая похожа на экссудативную эритему. В паху, подмышечных зонах и на шее увеличиваются в размерах лимфоузлы.
В дальнейшем у пациента часто развиваются следующие патологии:
- фуникулит и орхоэпидидимит (при их длительном течении развивается гидроцеле);
- лимфангит;
- синовит с трансформацией в фиброзный анкилоз;
- мастит.
На этой стадии недуга у зараженного может присутствовать лихорадка, а в некоторых клинических случаях возникают бронхопневмонии и приступы бронхиальной астмы.
Спустя 2-7 лет начинается вторая стадия бругиоза, сопровождающаяся поражением кожных и глубоких лимфатических сосудов. В результате у больного развивается варикоз и нарушается лимфоотток. Некоторые закупоренные гельминтами сосуды могут разрываться. Кроме этого, возникают болезненные лимфадениты и лимфангиты.
В этой фазе гельминтоза у пациентов выявляются:
- признаки выраженной общей интоксикации;
- сильные головные боли;
- лихорадка до высоких цифр;
- рвота (часто);
- делириозное состояние (иногда).
Такой криз бругиоза обычно завершается отделением обильного пота. При разрывах сосудов лимфатической системы происходит истечение лимфы, и проявления лимфаденита ослабевают.
Такие ремиссии при бругиозе сменяются периодическими рецидивами. На месте пораженных лимфатических сосудов у больного возникают плотные тяжи, а поврежденные лимфатические узлы также подвергаются фиброзным изменениям.
Для бругиоза особенно характерно поражение бедренных и паховых лимфатических узлов, которое вначале не провоцирует возникновение болей. Обычно они повреждаются с одной или обеих сторон и их размеры достигают 5-7 см. Нередко параллельно с этим проявлением инвазии возникает увеличение мошонки из-за хилезного пропитывания пораженных тканей (лимфоскротум) и хилурия (наличие в моче лимфы). При попытках пропальпировать мошонку выявляются расширенные лимфатические сосуды, при разрывах которых на поверхность кожи вытекает большой объем жидкости. Такое выделение может происходить на протяжении нескольких часов, при этом вытекающая лимфа быстро коагулируется (сворачивается).
У болеющих бругиозом в Китае, Северной Африке или Индии нередко выявляется лимфурия или хилурия. При этом проявлении гельминтоза больной замечает, что моча становится молочно-белой, розоватой или красноватой. В ряде клинических случаев утром она бывает беловатой, а вечером розовой (красной) или наоборот. Покраснение мочи в таких случаях объясняется повреждением мелких кровеносных сосудов.
В моче микрофилярии выявляются только тогда, когда порция для анализа собирается в ночные часы. Иногда у больного при таком проявлении гельминтоза возникают неярко выраженные боли над лобковой зоной. У некоторых пациентов из-за коагуляции лимфы происходит задержка мочи и формирование хлопьевидного осадка.
При лимфурии в результатах анализа выявляется присутствие:
- примеси лимфы;
- примеси крови (не всегда);
- белка (в большом объеме);
- лимфоцитов в осадке.
Погибшие черви, обитающие в лимфатической системе, обычно рассасываются или кальцинируются. В некоторых клинических случаях умершие глисты становятся причиной формирования гнойников. Такие абсцессы нередко протекают осложненно и вызывают развитие перитонита, эмпиемы или гнойных воспалений половых органов.
В третьей (обструктивной) фазе бругиоза у больного возникают проявления слоновости, вызванные поражениями лимфатической системы. Почти у всех пациентов (95 %) происходит увеличение в объемах ног, а слоновость рук, отдельных частей тела и гениталий развивается несколько реже. Крайне редко признаки слоновости проявляются на лице больного. Симптомы такого состояния таковы:
- лихорадка (иногда она провоцируется вторичными бактериальными инфекциями);
- дерматит;
- целлюлит.
Через какое-то время кожные покровы обезображиваются папилломатозными или бородавчатыми разрастаниями. Некоторые участки кожи покрываются долго незаживающими язвами или напоминают экземообразное поражение.
Ноги инфицированных этой глистной инвазией имеют внушительные объемы и могут напоминать глыбы с толстыми складками пораженной кожи. У мужчин мошонка может увеличиваться до огромных размеров и весить от 4 до 9 кг (а иногда и 20 кг). В медицинской литературе описан случай, когда ее вес составлял 102 кг.
При развитии слоновости лица обычно происходит поражение верхних век.
Патогенез
После поступления Brugia malayi или Brugia timori в кожу и кровь у инфицированного развиваются следующие реакции:
- токсическо-аллергические;
- механические повреждения лимфатической системы (узлов и сосудов);
- бактериальные (из-за вторичного инфицирования).
В ряде клинических случаев, как и при других гельминтозах, у пораженного возбудителями бругиоза человека выраженные симптомы могут не возникать. Иногда они отсутствуют вовсе.
Почему бругиоз может протекать бессимптомно? Такое течение рассматриваемого гельминтоза возможно в тех случаях, когда возбудитель инвазии не вызывает закупоривание лимфатических сосудов и не провоцирует развития воспалительной реакции в поврежденных и окружающих тканях. Пациенты с таким течением бругиоза обычно выявляются случайно (например, во время профосмотров или при лечении по поводу другого заболевания), когда в их крови выявляется микрофиляремия (наличие личинок глиста).
После попадания в кожные покровы паразит внедряется в кровеносные сосуды и распространяется в лимфатическую систему:
- В лимфатических сосудах половозрелые возбудители скручиваются в клубки и могут вызывать закупоривание их просвета. В результате у больного возникает замедление тока лимфы и лимфостаз.
- Паразитируя в лимфатической системе, глисты вызывают развитие воспалительных реакций, и пораженные стенки сосудов уплотняются. Из-за этого они нередко подвергаются тромбированию и закупориванию. Впоследствии они могут разрываться.
- При бругиозе у инфицированного развивающиеся лимфангиты (воспаления стенок сосудов) и лимфадениты (воспаления лимфоузлов) протекают длительно, и вследствие этого в разных частях тела может возникать слоновость. Эта патология провоцируется длительным лимфостазом.
- Из-за паразитирования гельминта внутренняя оболочка лимфатических сосудов изменяется, а в лимфоузлах и окружающих тканях возникают некротические очаги. Эти зоны становятся благоприятным местом для активного размножения кокковой флоры, и на этих пораженных участках могут формироваться абсцессы.
- Жизнедеятельность червей и особенно их гибель приводят к образованию токсических веществ, провоцирующих аллергизацию организма. Из-за этого у инфицированных возникают общие и местные аллергические реакции, сопровождающиеся кожными сыпями, эозинофилией и другими проявлениями.
Что такое Бругиоз
Что провоцирует Бругиоз
Возбудитель бругиоза Brugia malayi гельминт-нематод, имеющий удлиненную нитевидную форму с утончениями на концах. Длина паразитов 22-100 мм, ширина 0,1-0,3 мм. Развитие филярий происходит со сменой хозяев, окончательный хозяин Brugia malayi человек и некоторые виды обезьян, промежуточные хозяева различные виды комаров родов Culex, Aedes, Mansonia, Anopheles. Половозрелые филярии паразитируют в лимфатических узлах и сосудах.
Самки гельминта рождают личинок микрофилярии, которые в организме человека не меняются морфологически и не растут. Микрофилярии имеют длину 0,127-0,32 мм, ширину 0,005-0,1 мм. Они паразитируют в кровеносной системе.
Brugia malayi встречается в Китае, Индии, Индонезии, Корее, Японии, Малайзии и на Филиппинах.
У Brugia malayi имеются два штамма периодический и субпериодический. Периодическая разновидность встречается чаще, ею заражаются вблизи рисовых плантаций, а субпериодической в лесах.
Наряду с людьми Brugia malayi может поражать кошек. В Индонезии распространен другой вид возбудителя Brugia timori.
Периодичный штамм Brugia malayi свойствен только человеку, в то время как субпериодичный встречается и у обезьян. Оба штамма Brugia malayi характеризуются ночным пиком микрофиляриемии, который у периодичного штамма встречается значительно реже.

Как передается инфекция
Патогенез (что происходит) во время Бругиоза
Источником бругиоза является человек и некоторые обезьяны. Непосредственными переносчиками инфекции являются комары.
Возбудитель бругиоза (Brugia malayi) переносится различными видами комаров родов Mansonia и Anopheles. Развитие микрофилярий в комарах продолжается 8-35 дней в зависимости от температуры внешней среды. При укусе комара инвазионные формы микрофилярий попадают в кожу, активно внедряются в кровеносное русло и током крови заносятся в ткани. Превращение микрофилярий в половозрелые формы происходит спустя 3-18 месяцев после попадания их в организм человека.
Бругиоз распространен в странах Азии: в Индии, на о. Цейлон, в Таиланде, Вьетнаме, Лаосе, Камбодже, Китае, Японии, Индонезии, Малайзии.
В основе патогенеза бругиоза лежат токсико-аллергические реакции, механическое воздействие гельминтов на лимфатическую систему и вторичная бактериальная инфекция. Как и многие другие гельминтозы, бругиоз в некоторых случаях может не давать выраженной клинической картины. Иногда нет вообще никаких клинических проявлений инвазии. Бессимптомный бругиоз имеют место в тех случаях, когда паразиты не закупоривают лимфатические сосуды и не вызывают воспалительных изменений в окружающих тканях. Больные с такими формами инфекции выявляются случайно при обнаружении у них микрофилярий в периферической крови.
Бругии в лимфатических сосудах, в том числе и в грудном протоке, сплетаются между собой в клубки, которые вызывают замедление лимфотока и лимфостаз. Паразиты вызывают воспалительное уплотнение стенок лимфатических сосудов, что, в конечном счете, ведет к закупорке сосудов в результате стеноза или тромбоза. Тромбированные лимфатические сосуды часто разрываются. Из-за длительных лимфангитов и лимфаденитов в различных частях тела может развиться слоновость (элефантиаз). Измененный эндотелий лимфатических сосудов, очаги некрозов в лимфатических узлах и окружающих тканях являются благоприятными местами для развития кокковой инфекции с образованием абсцессов. В результате жизнедеятельности паразитов и, особенно при распаде их образуются вещества, которые ведут к сенсибилизации организма с местными и общими аллергическими реакциями эозинофилией, кожными высыпаниями и др.

Симптомы Бругиоза
Аллергические проявления могут развиться примерно через 3 месяца после инфицирования. Микрофилярии выявляются в крови не ранее чем через 9 месяцев. Заболевание начинается с различных аллергических проявлений. На коже, особенно на руках, появляются болезненные элементы типа экссудативной эритемы, увеличиваются лимфатические узлы в паховых областях, на шее и в подмышечных впадинах, часто возникают болезненные лимфангиты, фуникулит, орхоэпидидимит, синовит с исходом в фиброзный анкилоз, у женщин мастит. При длительном рецидивирующем течении фуникулита и орхоэпидидимита возникает гидроцеле. Характерна лихорадка, нередко развиваются бронхиальная астма и бронхопневмония. Через 2-7 лет после заражения болезнь вступает во вторую стадию, которая характеризуется в основном поражениями кожных и глубоких лимфатических сосудов с развитием варикозного расширения, нарушением лимфотока, разрывами этих сосудов.
Появляются болезненные лимфангиты с регионарным лимфаденитом. В это время в течение нескольких дней у больного отмечаются выраженные явления общей интоксикации на фоне высокой температуры тела и сильных головных болей. Часто наблюдается рвота, иногда развивается делириозное состояние. Приступ обычно заканчивается обильным потоотделением. В результате разрывов лимфатических сосудов наблюдается истечение лимфы и уменьшение интенсивности лимфаденита.
Фазы относительного благополучия периодически сменяются очередными обострениями болезни. На месте лимфангитов остаются плотные тяжи, пораженные лимфатические узлы также подвергаются фиброзному уплотнению. Характерным является увеличение паховых и бедренных лимфатических узлов Начальное припухание лимфатических узлов боли не вызывает, однако при последующем развитии лимфангитов появляются сильные боли в узлах.
Поражение может быть одно- или двусторонним, размеры узлов от небольших до 5-7 см в диаметре. Часто параллельно развиваются так называемый лимфоскротум (хилезное пропитывание tunica vaginalis) и хилурия. Лимфоскротум клинически проявляется увеличением мошонки. При ощупывании кожи мошонки легко определяются расширенные лимфатические сосуды. При разрывах этих сосудов вытекает большое количество быстро коагулирующейся лимфы. Истечение лимфы из поврежденных сосудов может продолжаться несколько часов.
В странах Северной Африки, Индии и Китае у больных бругиозом часто встречается хилурия или лимфурия. Больной замечает, что моча приобрела молочно-белый оттенок. В некоторых случаях моча становится розовой или даже красной, иногда она бывает белой утром и красной вечером или наоборот. Присутствие в моче крови наряду с лимфой объясняется, очевидно, разрывами мелких кровеносных расширенных лимфатических сосудов. Микрофилярии выявляются в моче только в ночное время. Иногда этому предшествуют небольшие боли над лобком или в паховых областях. Характерной является задержка мочи вследствие коагуляции лимфы и образования хлопьев в мочевых путях. При лимфурии в моче имеются примесь лимфы, белок в значительном количестве, возможна примесь крови, но нет следов жира. В осадке мочи обнаруживаются лимфоциты.

Тела погибших филярий обычно бесследно рассасываются или кальцинируются. Однако в некоторых случаях погибшие паразиты являются причиной развития абсцессов, которые приводят к тяжелым осложнениям, таким как эмпиема, перитонит, гнойное воспаление гениталий.
Третья (обструктивная) стадия болезни характеризуется слоновостью. В 95% случаев развивается слоновость нижних конечностей, несколько реже верхних конечностей, половых органов, отдельных участков туловища и очень редко лица. Клинически слоновость проявляется быстро прогрессирующим лимфангитом с присоединением дерматита, целлюлита в сочетании с лихорадкой, которая в некоторых случаях может служить основным симптомом заболевания и является следствием присоединения бактериальной инфекции. Кожа со временем покрывается бородавчатыми и папилломатозными разрастаниями, появляются участки экземоподобного изменения кожи, незаживающие язвы.
Ноги могут достигать огромных размеров, они приобретают вид бесформенных глыб с толстыми поперечными складками пораженной кожи. Вес мошонки обычно составляет 4-9 кг, а в отдельных случаях до 20 кг, описан случай, когда вес мошонки у больного достиг 102 кг. В случае слоновости лица чаще поражается верхнее веко. При бругиозе слоновость возникает обычно только на конечностях, поражение чаще одностороннее, кожа остается гладкой.
Близкие расстройства
Симптомы следующих расстройств могут быть схожими с симптомами филяриоза. Сравнения могут быть полезны для дифференциальной диагностики:
- Акантохейлонематоз тропическое инфекционное заболевание, вызываемое многоклеточным паразитом (червеобразным отростком [нематод]), который называется Acanthocheilonema perstans. Этот паразит встречается чаще всего в Африке. Первоначально люди с акантохейлонематозом могут не иметь никаких симптомов. Симптомы могут включать зуд кожи (раздражение), боль в животе, боль в груди, мышечные боли (миалгии) и/или участки отека под кожей. Другие симптомы могут включать аномально увеличенную селезенку и печень (гепатоспленомегалию) и воспаление в пораженных органах.
- Филариальные (паразитарные) инвазии, или общий термин филяриатозы, может также относиться к группе паразитарных заболеваний, вызываемых различными видами червеобразных паразитов (нематод). К ним относятся слоновая болезнь, лоаоз или калабарский отек, дирофиляриоз (заражение человека червем собаки) и онхоцеркоз (речная слепота). Все это, кроме дирофиляриоза, может быть приобретено только в тропиках, где они распространены, но крайне редко встречаются в умеренном климате. Взятые вместе, нитевидные болезни всех типов затрагивают приблизительно 100 миллионов человек во всем мире.
Затронутые группы населения
Филяриоз является распространенным заболеванием в тропических регионах мира. Организм W. bancrofti присутствует в Африке, Азии, Китае и Южной Америке. B. malayi встречается в южной и юго-восточной Азии. Филяриоз практический не встречается в России и чрезвычайно редок в Северной Америке, встречается заболевание только тогда, когда эти организмы импортируются из тропических регионов. Инфекция передается несколькими различными типами тропических комаров, которые переносят личиночную стадию организма (микрофилярии) от одного хозяина к другому. Лимфатический филяриоз поражает около 120 миллионов человек во всем мире.
Краткосрочные путешественники в районы, где он эндемичен, имеют низкий риск этой инфекции. Люди, которые посещают эндемичные районы в течение длительных периодов времени, и особенно те, кто находится в районах или ситуациях, в которых они подвергаются сильному воздействию инфицированных комаров, могут заразиться.
Осложнения
Наиболее частым осложнением бругиоза является присоединение бактериальной инфекции в месте повреждения лимфатического сосуда с развитием тромбофлебитов, сепсиса. Разрыв лимфатических сосудов почек и мочевого пузыря с наличием хилурии при бругиозе наблюдается редко. Нарушение целостности лимфоструктур кишечника способствует возникновению хилезной диареи. Постоянное истечение лимфы провоцирует формирование выраженной белковой недостаточности, кахексии.
Погибшие гельминты, покрытые капсулой, представляют собой асептические абсцессы. Занесение микробной флоры ведет к нагноению данных очагов с возникновением перитонита, эмпиемы плевры, гнойных артритов, а в последующем фиброзирующих анкилозов. Постоянная мацерация обезображенного кожного покрова провоцирует поддержание хронического воспаления, которое, в свою очередь, является предрасполагающим фактором развития атеросклероза, ревматоидного артрита и других заболеваний.
Диагностика
При подозрении на бругиоз необходима консультация паразитолога, инфекциониста. Во время объективного осмотра врач обращает внимание на появление специфической сыпи на кожном покрове, отмечается увеличение периферических лимфоузлов, преимущественно подмышечных и паховых, гиперемия кожи, болезненность по ходу пораженных лимфатических сосудов. Подобные явления характерны для острой фазы бругиоза в период обострения.
В хронической стадии заболевания обнаруживается наличие обезображенных конечностей, преимущественно ног, огромных размеров, покрытых грубой кожей с папилломатозными разрастаниями, складками, трещинами и трофическими язвами. Вовлечение в патологический процесс половых органов и молочных желез у женщин наблюдается редко.
Для диагностики инфекции используются следующие клинико-лабораторные методы:
- Общеклинические исследования. В общем анализе крови определяется гиперэозинофилия, в момент активации воспаления лейкоцитоз, сдвиг формулы влево. В биохимическом исследовании отмечается снижение общего белка. В анализе мочи при повреждении лимфатических структур почек выявляется хилурия. Для диагностики эозинофильного легкого дополнительно назначают рентгенографию грудной клетки, спирометрию.
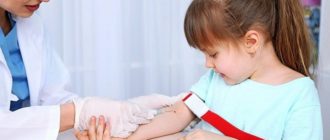
- Обнаружение возбудителя. Изготавливают толстые и тонкие мазки крови с их последующей микроскопией. Кровь для анализа набирают ночью либо днем после провокационного теста с диэтилкарбамизином, что способствует выходу личинок в периферические кровеносные сосуды. Микрофилярии идентифицируются в асцитической жидкости, плевральном выпоте. Взрослые особи могут быть обнаружены при биопсии лимфатических узлов, однако подобная процедура способствует нарушению лимфодренажа.
- Серологическая диагностика. С целью определения специфических паразитарных маркеров бругиоза применяют реакцию непрямой гемагглютинации и иммунофлуоресценции, иммуноферментный анализ, метод быстрой иммунохроматографии, флоккуляционную пробу с бентонитом. Иммунологические анализы не всегда дают достоверные результаты. В крови пациента с тропической легочной эозинофилией выявляются высокие титры IgE.
Дифференциальная диагностика проводится с поражениями лимфатической системы бактериальной этиологии. Легочную эозинофилию важно отличить от туберкулеза, аллергического аспергиллеза и синдрома Леффлера. При развитии спленомегалии необходимо исключить лимфолейкоз.
Проявления поздней стадии бругиоза на начальных этапах могут напоминать венозную и сердечную недостаточность, наследственные формы слоновости.
Лечение бругиоза
Хирургическое лечение
Оперативное вмешательство служит вариантом паллиативной терапии, показано на поздних стадиях при выраженном лимфостазе. Основными методиками являются лимфодренирующие операции, дермолипофасциэктомия (иссечение измененной подкожно-жировой клетчатки, фасции с пораженными лимфатическими структурами), липосакция (аспирационное удаление измененной клетчатки) и их сочетание. Выбор хирургического способа коррекции остается за хирургом.
Консервативная терапия
Важным этапом консервативного лечения бругиоза является госпитализация и изоляция больного с целью предотвращения распространения заражения. Для этиотропного лечения используют ивермектин и диэтилкарбамазин, дополнительно может назначаться альбендазол и доксициклин. Продукты распада гельминтов после начала приема медикаментов могут вызвать аллергические реакции. Для коррекции состояния применяют антигистаминные препараты, глюкокортикостероиды.

Симптоматическая терапия включает в себя жаропонижающие и обезболивающие препараты, внутривенные инфузии. Дальнейшая тактика врача зависит от развития осложнений и стадии заболевания. В острый период до формирования слоновости наступает излечение и полное освобождение от возбудителя. Для улучшения лимфооттока дополнительно рекомендовано физиолечение, ЛФК, массаж и ношение компрессионного трикотажа. В хроническую фазу возбудитель элиминируется, однако необратимые изменения конечностей и лимфатического аппарата сохраняются.
Прогноз и профилактика
Прогноз чаще благоприятный. Назначение консервативной терапии на ранних стадиях способствует излечению. Слоновость ведет к стойкой утрате трудоспособности, снижению качества жизни и инвалидности. Летальные случаи связаны с формированием осложнений. Неспецифические мероприятия по профилактике бругиоза включают в себя уничтожение мест выплода комаров, использование защитных сеток и репеллентов, ношение одежды с длинным рукавом. В странах, эндемичных по вухерериозу и бругиозу, диэтилкарбамазин применяют в качестве добавки к соли для предотвращения развития инфекции.

 portal-c.ru
portal-c.ru