Строение и функционирование лимфатических сосудов
Лимфатические сосуды составляют лимфатическую систему, которая структурно является частью сосудистой системы человека, а по выполняемой функции – частью иммунной системы. В отличие от кровеносных сосудов, по лимфатическим сосудам течет не кровь, а лимфа. «Lympha» переводится с латинского как «чистая вода», «влага» и представляет собой бесцветную жидкость, которая по своему составу похожа на плазму крови. Плазма крови – это ее жидкая часть, которая составляет 60% крови и состоит из воды и растворенных в ней веществ, но без клеточных элементов (эритроцитов, лейкоцитов, тромбоцитов), составляющих остальные 40% крови. По сравнению с плазмой крови, лимфа содержит меньше белков, а основным клеточным элементом являются лимфоциты – иммунные клетки. Лимфа образуется из тканевой жидкости, причем за сутки из тканевой жидкости образуется около 2 литров лимфы.
Лимфатическая система выполняет следующие функции:
- лимфопоэтическая – способность образовывать лимфоидные элементы или лимфатические узлы (скопления лимфоидных клеток или лимфоцитов
- барьерная – обезвреживание микробов, инородных тел, токсинов, злокачественных клеток в лимфатических узлах.
Лимфатические сосуды – это трубки разных диаметров, которые с одной стороны имеют слепой конец, то есть они замкнуты в той части, где берут свое начало. Система лимфатических сосудов похожа на венозную систему, то есть продвигает жидкость от тканей к сердцу. Именно поэтому движение лимфы называется оттоком. Лимфатическая и венозная системы тесно взаимосвязаны. Лимфатические сосуды расположены вдоль вен. Основным отличием лимфатических сосудов от венозных является наличие на пути лимфатических сосудов лимфоузлов – образований, которые представляют собой фильтры, очищающие лимфу.
Лимфатические сосуды выполняют следующие функции:
- дренажная – выведение из тканей побочных продуктов обмена веществ (шлаков), воды, белков и других веществ;
- транспортная – перенос лимфы из тканей в кровеносную систему.
Лимфатические пути состоят из следующих отделов:
- Лимфатические капилляры – самые мелкие лимфатические сосуды, которые образуются из щелей, расположенных между клетками и заполненных межклеточной жидкостью.
- Внутриорганные сплетения – все мелкие капилляры образуют довольно густую сеть внутри органа или в коже.
- Лимфатические сосуды – более крупные пути, которые образуются после слияния лимфатических капилляров (именно эти пути участвуют в транспорте лимфы к лимфоузлам).
- Лимфатические стволы – образуются при слиянии крупных лимфатических сосудов, выносящих лимфу из лимфатических узлов.
- Лимфатические протоки – собирают лимфу из лимфатических стволов, которые уже вышли из лимфатических узлов. Существует два протока — грудной проток и правый лимфатический проток. Оба они впадают в крупные вены шеи справа и слева.
Лимфатические сосуды (крупные) состоят из следующих слоев:
- внутренний слой, состоящий из полулунных клапанов, препятствующих обратному току лимфы;
- средний слой, состоящий из мышечных клеток;
- наружный слой, состоящий из эластических и коллагеновых волокон.
Лимфатические сосуды могут быть:
- поверхностные – расположены между кожей и подкожной фасцией (пластинка под кожей, фиксирующая нервы, сосуды и подкожно-жировую клетчатку), собирают лимфу из кожи и подкожного слоя;
- глубокие – расположены под глубокой фасцией и собирают лимфу от внутренних органов, а также от мышц и суставов;
- внутриорганные – данные лимфатические сосуды образуют сплетения внутри органа;
- внеорганные – это лимфатические сосуды, которые направляются к лимфатическим узлам, а после выхода оттуда сливаются в крупные лимфатические стволы;
- прямые – это те лимфатические сосуды, которые не проникают в лимфатические узлы и сразу соединяются в более крупные лимфатические стволы.
Крупные лимфатические стволы называются также коллекторами, которые собирают лимфу из разных отделов тела, после чего они попадают в грудной и правый лимфатические протоки.
Существуют следующие коллекторы лимфатических сосудов:
- поясничные стволы (правый и левый) – собирают лимфу из органов таза, стенок живота и нижних конечностей;
- подключичные стволы (правый и левый) – собирают лимфу от верхних конечностей;
- яремные стволы (правый и левый) – собирают лимфу от головы и шеи;
- бронхомедиастинальные стволы (правый и левый) – собирают лимфу от органов грудной клетки и органов средостения;
- кишечный ствол – собирает лимфу от органов брюшной полости.
Лимфа движется по лимфатическим сосудам, благодаря действию следующих факторов:
- сокращение скелетных мышц (мышцы, прикрепляющиеся к костям
- дыхательные движения грудной клетки, которые оказывают присасывающий эффект;
- работа сердечной мышцы и пульсационная волна в кровеносных сосудах;
- наличие клапанов во внутреннем слове лимфатических сосудов;
- наличие мышечных клеток в среднем слое лимфатических сосудов.
Что такое лимфангит?
Лимфангит (синонимы – лимфангоит, лимфангиит) – это воспаление лимфатических сосудов, в большинстве случаев вызванное инфекцией. Лимфангитом могут болеть люди всех возрастов. Тяжелому лимфангиту, как осложнению многих воспалительно-гнойных болезней, больше подвержены дети и пожилые люди, у которых имеется низкая сопротивляемость инфекциям. Лимфангит наблюдается чаще в области конечностей (нижних несколько чаще), особенно предплечий и голеней. Несколько чаще лимфангитом болеют мужчины, что связано с особенностями строения мужских половых органов и частой травматизацией и тяжелой работой, которая приводит к повреждению и инфицированию кожи.
Что происходит в лимфатических сосудах при воспалении?
Воспалительный процесс при лимфангите возникает изначально не в самих лимфатических сосудах. Лимфангит – это всегда сопутствующая другому воспалительному процессу патология. Инфекция из первичного очага (так называется та часть, где воспаление развилось в первую очередь) попадает в межтканевые щели. Как было отмечено выше, межтканевые щели – это начальные отделы лимфатических капилляров. Из межтканевого пространства вместе с тканевой жидкостью микробы, токсины и злокачественные клетки проникают через тонкую стенку лимфатического капилляра в его просвет. Током лимфы все эти инфекционно-воспалительные элементы уносятся и попадают в более крупные лимфатические сосуды.
Каждое увеличение калибра лимфатического сосуда является неким барьером для инфекции. Обычно, доходя до ближайшего лимфатического узла, возбудители, токсины и другие вредные вещества подвергаются фильтрации и уничтожению в самом лимфатическом узле (он является частью иммунной системы). Однако, выраженный воспалительный процесс может распространиться на стенки лимфатических сосудов еще до того как все вредные вещества дойдут до лимфоузла. В других случаях тяжелая инфекция может «выйти» из лимфоузла необезвреженной и поразить лимфатические стволы и даже крупные протоки.
Воспалительный процесс при лимфангите начинается с внутреннего слоя лимфатического сосуда (эндолимфангит), постепенно распространяясь на остальные слои и даже на окружающие мягкие ткани. Воспаление стенки лимфатического сосуда вызывает образование фибрина – это белок, имеющий волокнистую структуру. Фибрин имеет способность склеивать стенки сосуда (поэтому он образуется при кровотечении). Выпадая внутрь лимфатического сосуда, фибрин может нарушать проходимость сосуда и вызывать застой лимфы (лимфостаз), что проявится отеком части, расположенной ниже места перекрытия.
Воспаление тканей вокруг крупного лимфатического ствола называется перилимфангитом (пери – вокруг). Если инфекция оказывается очень агрессивной, то в месте ее внедрения наблюдается выраженный отек лимфатических капилляров и окружающих тканей. Отек – это реакция на воспаление и следствие расширения мелких сосудов, приводящее к увеличению притока крови к месту инфекции. Данный механизм имеет цель доставить защитные клетки крови в большом количестве для борьбы с возбудителями, что называется лейкоцитарной инфильтрацией или «наводнением» лейкоцитами (лейкоциты – белые кровяные тельца, поглощающие микробы).
Лимфангит не всегда сопровождается воспалением лимфатических узлов (лимфаденит), но при тяжелой инфекции может наблюдаться их увеличение и болезненность.
В зависимости от размера пораженного лимфатического сосуды, выделяют 3 формы лимфангита:
- капиллярный (разлитой) – поражение самых мелких лимфатических сосудов;
- ретикулярный (сетчатый) – воспаление лимфатических сосудов, образующих лимфатические сплетения;
- трункулярный (стволовой) – поражение лимфатических стволов.
В зависимости от формы воспалительного процесса, лимфангит бывает:
- серозный (воспаление без гноя
- гнойный.
Серозный лимфангит может быть:
- без тромбоза (проходимость лимфы сохранена
- с наличием тромбоза (имеется закупорка лимфатического сосуда и нарушение оттока лимфы).
Гнойный лимфангит – это осложнение серозного лимфангита с поражением не только лимфатического сосуда, но и переходом гнойного процесса в подкожно-жировую клетчатку. Гнойное воспаление подкожно-жировой клетчатки характеризуется быстрым распространением, что связано с рыхлостью этого слоя и отсутствием каких-либо анатомических ограничений. Такое гнойное поражение подкожной клетчатки называется флегмоной. О развитии флегмоны свидетельствует резкое ухудшение общего состояния больного.
Отличие между лимфангитом и лимфаденитом
Основным отличием двух данных патологических состояний организма является то, что при лимфангите воспаляются лимфатические сосуды разных размеров, а при лимфадените происходит воспаление и патологическое увеличение лимфоузлов, что может провоцироваться от первичного воспаления лимфососудов.
Чем опасен лимфангит
Длительное течение лимфангита может привести к:
- расстройству лимфообращения (изменяется качественный состав лимфы, ее количество значительно увеличивается);
- облитерации лимфатических сосудов (просвет сосуда зарастает);
- развитию слоновости (кожа и подкожная клетчатка утолщаются из-за хронического воспаления лимфатических сосудов), лимфостаза (отек тканей, возникающий из-за нарушений оттока лимфы);
- абсцессу (гнойное воспаление тканей с их расплавлением, которое приводит к образованию гнойной полости);
- сепсису (системная воспалительная реакция, диагностируемая в результате попадания в кровь инфекционных агентов);
- целлюлиту (изменения в структуре подкожно-жирового слоя, которые приводят к нарушениям лимфатического оттока и циркуляции лимфы).
Какое происхождение ЛФ?
Для того чтобы в полной мере понимать, что такое лимфангоит, следует разобраться в значении лимфатической системе сосудов.
Система лимфатических сосудов – это достаточно сложная структурная сосудистая сетка, которая оберегает человеческий организм от враждебных вирусных, инфекционных и бактериологических агентов.
При попадании воспалительных возбудителей в организм, синтезируются иммунные защитные клетки, которые преграждают путь инфекции и очищают ток крови.
При здоровой системе лимфососудов, именно лимфа очищает от патологических микробов организм. При поражениях лимфатической системы, происходит воспаление лимфатических сосудов и лимфоузлов.
Враждебные микробы пробираются из гнойных образований в пространство между тканями, а в последствии и в структуру лимфососудов, и поражают внутренний слой малоразмерных сосудов, что влечет к воспалительным процессам и проявлению его в красных линиях, вдоль пораженных сосудов, на теле и прогрессированию лимфангита сетчатого типа.
Далее лимфангит прогрессирует на крупные сосуды, что приводит к развитию лимфангита стволового типа. Внутренний слой тканей набухает, что приводит к повышению проницаемости стенки сосуда.
Происходит формирование тромбов, выпадение фибриновых сгустков. Тромбы формируются из клеток пораженного внутреннего слоя сосуда, лимфоцитов и бактериологических агентов.
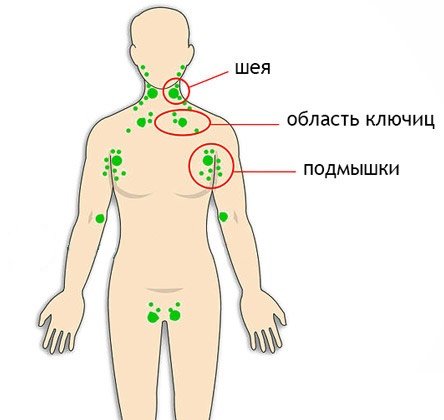
Наиболее поражаемые лимфоузлы
При застое лимфатической крови происходит прогрессирование лимфангита и патологические отмирания тромбов. При поражении тканей вокруг воспаленного сосуда, прогрессирует перилимфангит с воспалением мышц и суставов.
При незначительных воспалительных процессах вокруг ранения, оно проходит само, спустя несколько суток без медикаментозного лечения. Если иммунитет поражен достаточно сильно, то инфекционное поражение проникает в глубокие слои тканей и влечет к гнойным образованиям.
Прогрессирование лимфангита конечностей могут спровоцировать незначительные трещины, ссадины, места расчесывания, гнойные воспаления пальцев руки и на ноге.
Отдельные воспаления лимфососудов происходят у пациентов, пораженных герпесом, сифилисом или туберкулезом.
Стафилококки, стрептококки, кишечная, гемофильная, синегнойная палочки, а также протей, являются возбудителями такой разновидности заболевания, как невенерический лимфангит.
Достаточно часто, к воспалительным процессам приводит наличие сразу нескольких бактериологических процессов. Воспалительный процесс всегда распространяется от места поражения инфекцией по лимфатическим узлам и лимфососудам.
Классификация
С учетом характера и выраженности воспаления лимфангит может быть серозным (простым) и гнойным; по клиническому течению — острым или хроническим; по глубине расположения пораженных сосудов — поверхностным либо глубоким.
В зависимости от калибра воспаленных лимфатических сосудов лимфангиты подразделяются на капиллярные (ретикулярные или сетчатые) и стволовые (трункулярные). При ретикулярном лимфангите в воспаление вовлекается множество поверхностных лимфатических капилляров; при стволовом — воспаляется один или несколько крупных сосудов.
Причины лимфангита
Лимфангит – это вторичная инфекция. Он всегда возникает из-за уже имеющихся у пациента поверхностных или глубоких гнойно-воспалительных очагов. Имеются в виду фурункулы, карбункулы, абсцессы, раны, флегмоны. Среди основных патогенов:
- бета-гемолитический стрептококк;
- золотистый стафилококк;
- протей;
- кишечная палочка;
- другая аэробная флора в ассоциациях или в виде монокультуры.
Специфические лимфангиты вызываются туберкулезом.
Причинами лимфангита нижних конечностей являются:
- микротравмы;
- потертости;
- трофические язвы;
- расчесы;
- панариции.
Невенерический лимфангит полового члена является следствием травмирования тканей органа при затяжных половых актах и частой мастурбации. Специфический венерический лимфангит развивается в результате болезней, обусловленных половыми инфекциями:
- генитальным герпесом
- первичным сифилисом
- уретритом.
- первичным сифилисом
Патогенез
Риск развития воспалительного процесса зависит от:
- расположения и размеров первичного инфекционного очага;
- особенностей лимфообращения в анатомической зоне;
- вирулентности микрофлоры.
Микробные агенты вместе с токсинами попадают из очага воспаления в межтканевое пространство. После они проникают в лимфатические капилляры и вместе с током лимфы двигаются к крупным лимфоузлам и сосудам. Признаками реактивного воспаления сосудистой стенки являются:
- набухание эндотелия;
- повышение проницаемости;
- выпадение фибриновых сгустков;
- развитие экссудации;
- образование тромбов внутри сосудов.
Эти процессы обуславливают расстройство местного лимфообращения (лимфостаз). При отсутствии грамотного лечения возможен переход болезни в гнойную форму.
Если воспаление переходит на окружающие ткани, врач диагностирует перилимфангит, приводящий к поражению суставов, кровеносных сосудов, мышц. Вместе с током крови патологический процесс способен распространяться вплоть до грудного лимфатического протока.
Симптомы и признаки
Клиническая картина напрямую зависит от того, какого размера сосуды были поражены. Когда патологический процесс затрагивает мелкие капилляры, то на коже это проявляется в виде маленьких красных полос, который идут от места воспаления к локальным лимфоузлам. При пальпации пораженного места явно ощущается уплотнение, будто под красной полосой проходит шнур.
Когда причиной воспаления лимфатических сосудов является фурункул или загноившееся ранение, то вокруг него наблюдается покраснение без четких границ. Острый лимфангит сопровождается явно выраженными локальными проявлениями и интоксикацией.
Выделяют такие общие симптомы:
- лихорадочные состояния, озноб;
- слабость, больной жалуется на плохое общее самочувствие;
- повышение температуры тела;
- головные боли;
- повышенная потливость;
- ограниченность движений конечности;
- онемение языка.
Анализ крови при острой форме указывает на избыток лейкоцитов.
Также выделяют ряд локальных симптомов, которые уже более явно указывают на лимфангит:
- кожа вокруг места ранения краснеет и отекает, покраснение не имеет ярко выраженных границ;
- место отека становится горячим на ощупь;
- по коже конечности расходятся характерные красные линии;
- в месте поражения появляется сосудистая сетка;
- при надавливании на красные линии или при трении ощущается давящая боль по всей длине воспаленного сосуда;
- больной ощущает пульсирующую боль в пораженной конечности;
- кожный покров огрубевает, сохнет;
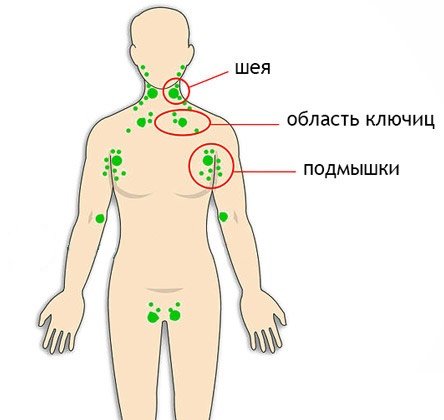
- увеличиваются локальные лимфоузлы.
Если говорить о хронической форме лимфангита, то, помимо вышеперечисленных симптомов, наблюдаются и такие проявления:
- спазм сосудов;
- расширение инфицированных зон;
- застойные процессы крови и замедление кровотока;
- отечность инфицированной конечности.
Если лимфаденит глубокий, то покраснений на коже может и не быть. Проявляются только болезненные ощущения при надавливании на участки, где протекает патологический процесс.
Стволовая форма
При данной форме лимфангите появляются красные полосы на коже, тянущиеся вдоль регионарных лимфоузлов.
Признаки ретикулярной формы
На участке воспаления наблюдается:
- покраснение, гиперемия кожи;
- появление сетчатого рисунка, образованного из пораженных лимфатических капилляров.
Клиника напоминает рожистое воспаление, хотя при данной форме границы гиперемии нечеткие, размытые.
Невенерическая форма
Характерные симптомы невенерического лимфангита — ссадины и трещины на половом члене как входные ворота для проникновения инфекции у мужчин.
Выражаются в виде уплотнения, болезненного тяжа с расположением вдоль ствола пениса.
Симптомы прогрессирует в первые 2-3 дня, далее могут стихнуть и бесследно пройти.
Что делать, если симптоматика не проходит?
Если симптоматика не спадает сама по себе, по истечению двух дней, требуется срочно обратиться в больницу для полного осмотра и срочного лечения. Гнойные воспаления на ногах или руках особенно опасны, так как количество нежелательных бактерий в этих зонах велико.
Также опасными являются и гнойники на лице и в области шейного отдела, их вскрытием должны заниматься профессионалы.
Гнойники в этих зонах требуют скорое и эффективное лечение, так как могут провоцировать воспаление подчелюстных лимфоузлов, что может повлечь опасные осложнения.
Когда и какому врачу обратиться
Изучением клиники заболевания, проведением диагностики, назначением лечения занимается врач – лимфолог, хотя лимфангит принято считать хирургической болезнью.
Если наблюдается нагноение, эрозия очагов на коже, требуется помощь хирурга по вскрытию, санации, обработки очагов или наложению швов.
Если врачи отсутствуют в местной поликлинике, пациенты могут обратиться к терапевту, дети – к педиатру при подозрении на лимфаденит.
Если воспалению подвержены сосуды на шее, под челюстью, разработкой лечения будет заниматься врач — инфекционист, отоларинголог.
Увеличение лимфоузлов в области паха у мужчин — повод для посещения уролога, в местах бикини у женщин — гинеколога.
Если причина лимфаденита — онкология, метастазирование опухоли в лимфососуды, все мероприятия по диагностике и лечению проводит врач-онколог.
Посетить узких специалистов потребуется в случае развития отдельных форм лимфангита на фоне других внутренних специфических заболеваний:
- миколога при патологии, вызванной грибками — спирохеты;
- инфекциониста, если поражение лимфы спровоцировано лейшманиозом, переносчики которого: комары, москиты;
- фтизиатра при легочном лимфангите, спровоцированном воспалением легочных сосудов;
- венеролога при лимфангите, вызванном сифилисом.
Диагностика лимфангита
Региональный лимфангит врач — лимфолог может диагностировать в ходе обычного визуального осмотра. При этом болезнь нужно дифференцировать от поверхностного флебита и рожистого воспаления, что можно сделать только путем проведения лабораторных и инструментальных исследований.
Диагностические признаки лимфангита:
- выраженный лейкоцитоз в периферической крови;
- при дуплексном сканировании и УЗДГ обнаруживаются изменения лимфатических сосудов по типу неоднородности структуры, сужение просвета, ретикулярные изменения в лимфоузлах;
- в ходе компьютерной томографии можно определить глубину и распространенность лимфангита, отличить заболевание от других патологий, имеющих схожую симптоматику;
- бактериологический посев отделимого гнойной раны дает возможность выявить возбудителя.
При осложненной форме болезни обязателен анализ крови на стерильность.
Лечение
Лечение лимфангита начинают с устранения очага инфекции, ставшего непосредственной причиной патологии. Для этого проводят первичную хирургическую обработку раны, вскрывают и дренируют абсцессы, гнойные затеки, флегмоны, панариций. Больную конечность фиксируют в приподнятом положении для хорошего оттока лимфы. Для уменьшения отечности к больному месту прикладывают лед. Пациенту рекомендуют двигательный покой.
- Медикаментозная терапия заключается в использовании антибиотиков из группы цефалоспоринов «Цефотаксим», «Цефазолин»; макролидов «Азитромицин», «Эритромицин»; аминогликозидов «Гентамицин», «Нетилмицин». Антибактериальную терапию проводят с учетом характера микробной флоры и ее лекарственной чувствительности. Больным назначают антигистаминные препараты «Тавегил», «Супрастин» и НПВС «Ибупрофен», «Нимесил». Эти препараты устраняют основные симптомы воспаления — боль, отек, покраснение. Дезинтоксикационное лечение, лазерное и ультрафиолетовое облучение крови помогут ускорить процесс выздоровления и облегчить состояние больного.
- Лечение хронического лимфангита включает физиотерапевтические процедуры, грязелечение и рентгенотерапию. Больным назначают повязки с лечебными мазями, полуспиртовые компрессы, УФО.
- Рентгенотерапию применяют при затяжном течении патологии. Рентгеновское облучение оказывает губительное воздействие на клетки, вызывая их мутационные изменения. Постепенно замедляются процессы жизнедеятельности в пораженных клетках и они становятся нежизнеспособными.
- Народное лечение лимфангита заключается в использовании настоев или отваров лекарственных трав — ромашки, календулы, зверобоя. Листья мяты используют для постановки компрессов.
Если вовремя предпринять необходимые действия, прогноз заболевания становится благоприятным, болезнь легко лечится и не вызывает последствий.
Профилактические мероприятия при лимфангите заключаются в защите кожных покровов от повреждений и соблюдении правил личной гигиены. Если произошло ранение кожи, необходимо обработать рану антисептиком. Запрещено самостоятельно вскрывать гнойники, следует в случае их образования обратиться к врачу.
Медикаментозное лечение
Консервативная терапия является основой лечения недуга на первых стадиях его развития. Для того, чтобы эффективно бороться с очагом инфекции, необходим комплексный подход. Его можно обеспечить, используя медикаменты следующих групп:
- антибиотики;
- антигистаминные (противоаллергические) препараты;
- противовоспалительные средства.
Дозировка и длительность приема этих средств определяются врачом индивидуально для каждого пациента. Терапия проводится под врачебным контролем и при необходимости корректируется.
Антибиотикотерапия
Лимфангит – инфекционно-воспалительное течение в стенках сосудов, поэтому антибиотики — основа лечения.
Препараты подбираются лечащим врачом с учетом вида возбудителя инфекции.
Для выявления проводится забор жидкости из раны больного в лабораторных условиях, взращиваются колонии микробов на питательной среде. Проверяется их чувствительность к препаратам.
Основные группы:
- цефалоспарины;
- пенициллины с широким спектром действия;
- местные средства (мази, бальзамы) для наложения компрессов с целью подавления микробов, снятия воспаления.
Для повышения активности лейкоцитов в лимфе эффективен раствор димексида 30%.
Антигистаминные и противовоспалительные средства
Противовоспалительные препараты для подавления местных и общих симптомов:
- Ибупрофен;
- Индометацин.
Антигистаминные с целью блокировки аллергических компонентов, провоцирующих воспалительные реакции на коже:
- Лоратадин;
- Супрастин.
Физиотерапия
- УФО;
- облучение крови посредством лазера (ВЛОК) и ультрафиолета (УФОК);
- грязелечение;
- повязки с лечебными мазями;
- полуспиртовые компрессы.
Лимфангит невенерической природы чаще всего не нуждается в специализированном лечении. В данном случае требуется лишь устранение источника инфекции. Заболевание проходит само собой в течение нескольких дней после купирования воспалительного процесса.
Если патология характеризуется затяжным течением, то для устранения первичного очага используется рентгенотерапия. Суть данной процедуры заключается в оказании разрушительного воздействия на пораженные клетки. В результате процессы жизнедеятельности в пораженных клеточных структурах постепенно замедляются. Это приводит к постепенному уменьшению воспалительного очага.
Как лечить в домашних условиях?
Применение народного лечения возможно только после разрешения лечащего врача, так как возможны осложнения, обусловленные индивидуальными факторами. Народными средствами медицины, при лимфангите, являются настои и отвары из ромашки, зверобоя и календулы.
Также для постановки компрессов используют листья мяты.
Также эффективным настоем является крапива двумерная, шишки хмеля, душица и тысячелистник.
Применение средств народной медицины допустимо только в качестве сопутствующего лечения, или в целях для скорейшего восстановления тканей в месте вскрытия гнойника. Перед употреблением любых трав посоветуйтесь с лечащим врачом.
Народные методы лечения лимфангита
Народные методы лечения могут быть эффективными для смягчения симптомов воспаления, которое стало причиной лимфангита. Важно знать, что народные рецепты не могут полностью излечить лимфангит, так как в подавляющем большинстве случаев его возникновение связано с инфекцией и требует назначения антибиотиков. В то же время, народные средства позволяют повысить иммунитет и легче справиться с инфекцией. Лечить народными средствами гнойные лимфангиты нельзя. Гной должен быть удален хирургическим путем. В любом случае народные методы лечения лимфангита всегда являются дополнением к назначенной врачом лекарственной терапии.
При лимфангите, вызванном рожистым воспалением, можно применять следующие народные методы лечения:
- прикладывать к пораженной коже листья мать-и-мачехи 2 – 3 раза в день, можно посыпать пораженные части порошком из этих же листьев, а также принимать внутрь отвар (взять 10 грамм травы на 1 стакан воды
- к воспаленной части 2 – 3 раза в день прикладывать свежие листья лопуха, предварительно смазав их сметаной;
- повязки с ржаной мукой, которой нужно посыпать кожу, после чего перевязать бинтом (каждый день менять повязку).
Вышеперечисленные способы оказывают противовоспалительное действие, помогают бороться с инфекцией.
При фурункулах можно использовать следующие народные способы лечение:
- пластырь с соком инжира и медом, с жеваной пшеницей, инжиром с горчицей или изюмом с горчицей;
- листья лопуха отварить в молоке и прикладывать к больным местам на ночь;
- хорошенько разжевать ржаной хлеб, обильно посолить, наложить на пораженный участок и перевязать;
- взять 2 столовые ложки травы кирказона на 1 стакан воды, варить 5 – 7 минут, после чего использовать полученный отвар для компрессов на пораженный участок;
- взять ржаную муку, смешать ее с медом, чтобы получилась консистенция глины (мокрой), сделать лепешку и приложить к воспаленному участку, сверху прикрыв компрессной бумагой и крепко завязав (лучше делать на ночь, менять каждые 5 часов
- взять верхнюю пленку бересты или верхнюю пленку коры сосны (желтые веточки), обдать их кипятком, приложить к воспаленному участку и перевязать бинтом.
Вышеперечисленные способы способствуют быстрому созреванию фолликула (образование белого гнойного кончика или стержня). Белый гнойный кончик образуется, когда организм уничтожил инфекцию (гной состоит из погибших бактерий и лейкоцитов, которые поглотили эти бактерии).
Важно знать, что при множественных фурункулах нельзя использовать подобные методы. Дело в том, что множественные фурункулы (фурункулез) могут быть признаком сахарного диабета, и без применения антибиотиков такое воспаление вылечить не удастся (высокий сахар в крови – хорошая среда для размножения микробов). Кроме того, выдавливая фурункул самостоятельно можно распространить инфекцию.
Осложнения
Наиболее тяжелой формой заболевания является гнойная. Происходит очень быстрое поражение лимфангитом вследствие ранений, или при открытых операциях. Некоторые состояния могут отягощать течение лимфангита.
К ним относят:
- Чрезмерное употребление спиртных напитков,
- Постоянное голодание,
- Диабет,
- Крайнее истощение организма.
Локальным отягощением ЛФ является региональный лимфангит. Он прогрессирует следствием проникновения микробов из очага инфицирования в лимфатические узлы. Происходит увеличение лимфоузлов и болевые ощущения при воздействии на них физически.
Также наблюдается общая интоксикация организма. Региональный лимфангит может распространяться на один, или несколько находящихся рядом лимфатических узлов, в виде гнойно-воспалительного процесса.
Также существует разновидность отягощения лимфангита для пациентов, пораженных раком молочной железы, или легких. При таких заболеваниях прогрессирует раковый лимфангит, который также именуется как карциноматозный.
Основными отягощениями, к которым приводит лимфангит являются:
- Отёчность мягких тканей со сбоем функционирования кровообращения в лимфососудах,
- Лимфаденит – патологическое увеличение лимфатических узлов, спровоцированное воспалительным процессом,
- Перилимфангит – воспаление тканей, которые окружают лимфатический сосуд,
- Тромбофлебит – воспаление венозных стенок с образованием в просвете воспаленной вены тромбов. Это заболевание поражает только вены нижних конечностей, что может спровоцировать их тромбоз,
- Пахидермия – воспалительное наслоение тканей,
- Слоновость – болезненное утолщение кожного покрова и подкожной клетчатки,
- Множественные абсцессы – большое количество гнойных воспалений тканей с их расплавлением и формированием гнойной полости,
- Подкожная флегмона – разлитое гнойное воспаление клетчатки, или соединительной ткани,
- Сепсис – общее заражение организма болезнетворными микробами, попавшими в кровь.
Также, у представителей мужского пола, достаточно часто происходит воспаление сосудов лимфатического типа в области паха, что влечет лимфостаз члена.
Данный лимфангит является заболеванием невенерического характера и прогрессирует вследствие постоянного онанирования, или после травм полового органа, при которых образуются микротрещины и ссадины, тогда инфекции проникают в организм.
После этого происходит воспаление лимфососудов, расположенных в стволе полового органа. Такие места опухают, уплотняются и приносят болевые ощущения. Лимфангит члена продолжается несколько суток, или часов, и исчезает самостоятельно.
Отдельной группой является эпизоотический ЛФ. Такое инфекционное поражение происходит у лошадей, которое характеризуется воспалительным увеличением лимфососудов в виде гранул. Инфекционное поражение проникает в организм лошади через микротрещины кожного покрова при совместном проживании здоровых и пораженных животных.
Рецидивирующий лимфангит
У некоторых людей развивается рецидивирующий лимфангит. Это тип хронического лимфангита, который проходит после лечения, а затем снова появляется. Рецидивирующий лимфангит более вероятен, если человек не получит правильного лечения. Люди со слабой иммунной системой склонны к развитию рецидивирующего лимфангита, потому что их организм менее способен бороться с инфекциями.
Профилактика
Профилактика острого лимфангита заключается в:
- качественной и своевременной обработке ран;
- санации гнойничковых заболеваний;
- приеме витаминно-минеральных комплексов;
- соблюдении правил личной гигиены.
Вторичная профилактика лимфангита состоит во вскрытии образовавшихся гнойных очагов и приеме антибактериальных препаратов, назначенных врачом.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Какой прогноз?
При своевременном применении эффективного лечения прогноз благоприятный, легко лечиться и не вызывает отягощений.
При самостоятельном лечении, либо игнорировании терапии могут прогрессировать более серьезные отягощения, что делает прогноз менее благоприятным, все зависит от индивидуальных показателей и сопутствующих заболеваний.
Обнаружив малейшие симптомы лимфангита, обращайтесь в больницу для обследования и упрощения лечения.
- https://www.polismed.com/articles-limfangit.html
- https://KardioBit.ru/krov/limfangit
- https://illness.DocDoc.ru/limfangit
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_phlebology/lymphangitis
- https://limfouzel.ru/zabolevaniya/limfangit/
- https://venaprof.ru/limfangit/
- https://sosudinfo.ru/krov/limfangit/
- https://medicalinsider.ru/news/chto-takoe-limfangit/

 portal-c.ru
portal-c.ru