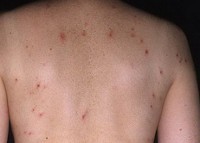
Герпетиформный дерматит (дерматит Дюринга) – хроническое заболевание кожного покрова. Оно проявляется покраснением и припухлостью отдельных участков кожи, сыпью в виде пузырьков, волдырей и папул, сопровождается жжением и зудом. Дерматит Дюринга называется герпетическим потому, что сыпь группируется точно так, как и при герпесе. Для того, чтобы выявить заболевание, назначается гистологическое исследование и анализ содержимого пузырьков методом прямой иммунной флуоресценции. Для лечения используются препараты группы сульфонов и кортикостероидов.
Общие сведения
Герпетиформный дерматит Дюринга встречается в любом возрасте, но наиболее часто он развивается в 30-40 лет. Мужчины более подвержены этому заболеванию, чем женщины. В некоторых случаях герпетиформный дерматит Дюринга является кожной реакцией на имеющуюся в организме злокачественную опухоль внутренних органов, то есть выступает в качестве параонкологического дерматоза.
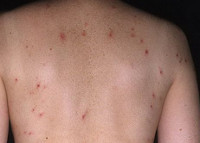
Герпетиформный дерматит Дюринга
Симптомы
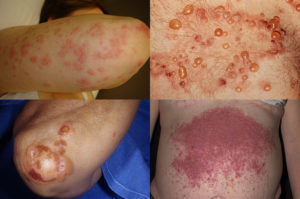
Дерматоз часто имеет рецидивирующее или хроническое течение с симптоматическим проявлением в виде болезненной чувствительности, невыносимого зуда и жжения.
- Сначала на коже могут одновременно появляться папулы, пузырьки, волдыри.
- Со временем начинают проявляться вторичные признаки хронического состояния – участки эрозий, чешуек, корочек бледно-жёлтого цвета на туловище, слизистой оболочки губ, разгибательных частях рук и ног, ягодичной области.
- При вскрытии одного из пузырьков вытекает серозная или геморрагическая жидкость.
- Температура тела может быть в норме, либо значительно повышаться. Особенно это касается того случая, когда в открытую ранку попадает инфекция.
Более тяжёлая форма – буллёзная. Размер булл достигает в среднем около двух сантиметров. Обнаружение мутного оттенка булл говорит о присоединении вторичной инфекции.
Эпидемиология
К счастью, дерматит Дюринга является одним из редких заболеваний, с частотой заболеваемости 1-го человека на 10000.
Герпетиформный дерматит встречается у молодых людей и взрослых, и очень редко болезнь поражает детей и пожилых людей. Она особенно часто встречается у людей с непереносимостью глютена в Северной Европе.
Несмотря на то, что герпетиформный дерматит встречается редко у младенцев, он может проявлять свои первые симптомы в подростковом возрасте, с более высокой заболеваемостью среди женщин. Напротив, в зрелом возрасте больше всего страдают мужчины.
Статистика также связывает герпетиформный дерматит с целиакией: кожное заболевание встречается у каждого пятого субъекта, страдающего целиакией.
Причины развития заболевания
Точной причины развития дерматита Дюринга нет. Медики ссылаются в основном на генетическую предрасположенность. Факторами, которые могут спровоцировать патологию, являются:
- слабая иммунная система;
- заболевания эндокринной системы;
- расстройство деятельности всасывания в кишечнике;
- воспаления пищеварительного тракта;
- восприимчивость к глютену.
Среди причин Герпетиформного дерматита выделяют чувствительность к средствам, содержащим йод. Вызвать болезнь способны:
- физические напряжения;
- гормональные нарушения у женщин (климакс, беременность);
- ОРВИ;
- аллергические реакции на медикаменты, определенные продукты, в составе которых имеется йод;
- вирусные заболевания при герпесе;
- паразиты в кишечнике;
- злокачественные опухоли;
- стрессы, депрессивные состояния;
- язва желудка;
- отравление ядовитыми веществами;
- увеличенная чувствительность на вакцинацию.
Внимание! Невзирая на указанные факторы, многие специалисты утверждают, что дерматит Дюринга является аутоиммунным заболеванием, т. е. вызван расстройством функции иммунной системы.
Области локализации
Высыпания ярко-красного, часто алого цвета располагаются на:
- пояснице;
- плечах;
- локтях;
- лопатках;
- ягодицах;
- коленях.
Иногда папулы, пятна, волдыри появляются на других участках тела. Характерный признак – отсутствие случаев сыпи на ступнях и ладонях.
Диагностика дерматита Дюринга
Для того, чтобы подтвердить диагноз, внешнего осмотра недостаточно. Поэтому врач назначает ряд исследований:
- Клинический анализ крови.
- Исследование жидкости из пузырьков и волдырей.
- Гистология.
- Исследование кожи иммунофлуоресцентным методом.
- Биопсия.
- Обследование щитовидной железы.
Наиболее точным методом считается проба по Ядассону (на чувствительность к йоду). Проба по Ядассону названа в честь немецкого врача, разработавшего этот метод. Он заключается в следующем: на участок кожи накладывается компресс с мазью на основе йодистого калия. Если через сутки на месте компресса появляются высыпания или покраснения, можно утверждать, что у пациента герпетиформный дерматит.
Профилактика
Дерматит Дюринга является хронической патологией и полное излечение невозможно. Однако забыть о недуге на долгое время вполне допустимо. Нужно уделить особое внимание профилактическим действиям:
- исключить лекарства с содержанием йода;
- соблюдать безглютеновое питание;
- не допускать стрессов, эмоциональных нарушений;
- вовремя устранять грибковые, вирусные поражения;
- вести здоровый образ жизни;
- не переохлаждаться и не перегреваться;
- соблюдать гигиенические правила;
- обеспечить здоровый сон;
- производить ежегодный осмотр у врача.
К несчастью, дерматит Дюринга в основном сопрягается сложными рецидивами, что опасно для пожилых пациентов. Предсказать течение патологии и ход терапии просто невозможно. Лишь вовремя оказанная помощь, грамотный подход, выполнение всех рекомендаций позволит добиться ремиссии и вернуться человеку к нормальной жизни. Дерматит трудно поддается лечению, потому нуждается в огромном терпении и душевном спокойствии.
Дерматита Дюринга у детей
Чаще всего болезнь диагностируется у пациентов мужского пола в возрасте от 15 до 60 лет, женщины болеют реже, дети – в исключительных случаях. Как правило, это зудящая сыпь, которая быстро распространяется по всему телу. Герпетиформный дерматит у детей развивается по тем же причинам, что и у взрослых, сопровождается теми же признаками, лечится теми же препаратами. Если у ребёнка появились симптомы дерматита, нужно как можно скорее обратиться к педиатру или дерматологу, который назначит необходимые для диагностики и лечения исследования.
Применяемые лекарства местного воздействия
В детской практике разрешено использовать:
- раствор метиленового синего, фукорцина на эрозии или поверх пузырей, не вскрывая их, наносится дважды в день;
- слабый раствор перманганата калия осторожно добавляется в ванну при купании;
- 1% гидрокортизоновую мазь наносят в минимальном количестве дважды за день только на пораженные участки.
Лекарства для ЖКТ
При подозрении на дерматит Дюринга проводится тщательное обследование ЖКТ для выявления возможных сопутствующих заболеваний.
Первично в детском возрасте заболевание может проявиться болью в животе и вздутием, вызванными воспалением стенок кишечника.
Лечение назначается симптоматическое (Но-Шпа, Эспумизан) до установления диагноза.
При обнаружении целиакии назначается строгая диета, лечение контролируется совместно с гастроэнтерологом.
Медикаментозные препараты
Терапия проводится под руководством дерматолога. Обязательные мероприятия:
- приём лекарственных препаратов сульфоновой группы: Дапсона, Диафенилсульфона, Диуцифона, Автосульфона. Курс – 5–6 дней, перерыв 1–3 дня, далее лечение повторяют до исчезновения признаков дерматита;
- иногда сульфоновая терапия оказывается неэффективной. Врач назначает кортикостероиды – Дексаметазон, Преднизолон. Рекомендованы средние дозы сильнодействующих препаратов;
- антигистаминные средства снимают признаки аллергии, уменьшают зуд. Эффективны Супрастин, Эриус, Зиртек, Кларитин;
- приём витаминов различных групп. Хороший эффект дают многокомпонентные витаминные комплексы.
Облегчить состояние больного, избавиться от высыпаний помогут местные средства.
Кожу обрабатывают:
- Фукорцином;
- анилиновыми красителями;
- Дерматоловой мазью;
- раствором бриллиантовой зелени;
- противовоспалительными спреями;
- кортикостероидными мазями.
Рекомендованы:
- ванны со слабым раствором марганцовки;
- приём общеукрепляющих средств: настойки аралии, эхинацеи, левзеи, элеутерококка, женьшеня. Помните – многие настойки противопоказаны гипертоникам.
Лечение у взрослых: схема
Перед началом лечения сдаются анализы крови и мочи для дальнейшего наблюдения за состоянием печени и почек.
Первым назначается препарат Дапсон в дозе 1 мг на кг веса в сутки. Принимается 5 дней в неделю, следующие 2 дня делается перерыв. Лечение продолжается до 1 – 2 лет, пока не появится продолжительный положительный эффект от диеты.
Если от Дапсона появляются побочные эффекты, то дальнейшее лечение проводится Сульфасалазином в дозе 1 – 2 г в сутки.
Проводится периодический контроль лабораторными анализами для своевременного выявления побочных реакций со стороны печени и почек.
Для облегчения зуда принимаются антигистаминные препараты:
- Супрастин таблетки 25 мг 2 раза в день.
- Лоратадин таблетки 10 мг 1 раз в день.
- Цетиризин таблетки 10 мг 1 раз в день.
Нужно менять действующее вещество каждые 10 дней, так как постепенно развивается привыкание, и эффект ослабевает.
Помимо медикаментозного лечения, основной задачей является соблюдение специальной безглютеновой диеты. Отсутствие провоцирующих иммунные реакции веществ в пище приводит к исчезновению высыпаний, в среднем, через 1 – 2 года. Строгая диета запрещает употребление в пищу:
- Все злаки, содержащие глютен (овес, пшеница, рожь, ячмень), в цельном виде, мучные изделия.
- Все изделия, изготовленные с добавлением муки, солода (макароны, квас).
- Капуста, бобовые (горох, фасоль, чечевица).
- Колбасные изделия и полуфабрикаты, приготовленные с добавлением наполнителей из хлеба или панировочных сухарей.
- Морские продукты с высоким содержанием йода (красная рыба, морская соль).
- Сладости (пудинги, мороженое).
Местно на высыпания для ослабления выраженного зуда наносятся глюкокортикостероидные препараты в форме мази или спрея (Акридерм, Белодерм, Оксикорт) 2 раза в день на протяжении 10 – 14 дней. Пузыри и эрозии обрабатываются анилиновыми красителями (фукорцин, водный раствор метиленового синего) для предотвращения вторичного инфицирования и ускорения заживления.
Важна ли диета при ДД?
Ответ однозначный – утвердительный. Исходя из того, что ДД вызван сверхчувствительностью к клейковине, находящейся злаковых, необходимо исключить их из рациона питания.
Определен перечень продуктов, недопустимых при рассматриваемом заболевании:
- Суррогаты кофе.
- Квас, в том числе, домашний.
- Пиво и продукты с солодом.
- Мучные изделия.
- Бобы, капуста.
- Продукты, содержащие какао.
- Мороженое.
- Колбасные изделия, в составе которых хлеб.
- Злаковые: ячмень, пшеница, просо, овес.
- Морская рыба и морепродукты.
- Фейхоа.
- Хурма.
Разрешается употреблять в пищу:
- Фрукты.
- Майонез только домашний.
- Не йодированные соль и минеральная вода.
- Кофе только натуральный, чаи.
- Масло сливочное и растительное.
- Крупы: гречка, рис, кукурузная.
- Мед натуральный.
- Орехи (кроме грецких).
- Пряности.
- Зелень и овощи: картофель, кабачки, морковь, свекла, чеснок, лук.
- Подсолнечные семечки.
- Оливки.
Фармакологическое лечение
Если безглютеновой диеты недостаточно для предотвращения возникновения герпетиформного дерматита, врач может назначить пациенту прием некоторых лекарств для борьбы с симптомами заболевания.
В связи с этим обычно используются активные ингредиенты: Дапсон (преференциальная терапия) и Сульфапиридин (менее эффективное альтернативное лечение по сравнению с предыдущим). Как правило, эти препараты действуют довольно быстро, поэтому — в большинстве случаев — симптомы исчезают через несколько дней лечения.
Тем не менее, эти мощные препараты могут иметь вторичные побочные эффекты, такие как рвота, анемия и отсутствие аппетита. Они также действуют только при кожном проявлении, без какого-либо влияния на уровень желудочно-кишечного тракта (т. е. данные препараты не подходят для борьбы с целиакией).
Таким образом, можно сделать вывод, что только скрупулезная безглютеновая диета является наиболее подходящим решением для борьбы с герпетиформным дерматитом Дюринга.
В качестве дополнительного лечения используют народные средства:
- Масло зверобоя. Измельчить 30 г листьев и цветов зверобоя, залить 200 мл растительного масла. Оставить настаиваться в течение 1,5-2 недель. Профильтровать, 2-3 раза в день смазывать поражённые участки кожи.
- Мазь на основе зверобоя. Сок зверобоя варить на водяной бане до загустения, дать остыть. Смешать со сливочным маслом в пропорции 1:4. Мазь смягчает кожу, заживляет раны, дезинфицирует и уничтожает микробы.
- Отвар из березовых почек. 1 стакан берёзовых почек залить 300 мл воды, поставить на огонь, довести до кипения. Подержать на огне 15 минут, дать остыть, процедить. 3-5 раз вдень протирать места высыпаний. Отвар успокаивает, снимает зуд и воспаление.
- Чай с мелиссой. Заварить 1-2 ч. ложки мелиссы в 200 мл кипятка, дать остыть. Пить в любое время, 2-3 раза в день, можно после еды вместо чая. Средство обладает противовоспалительными и общеукрепляющими свойствами.
Подбирать схему лечения и назначать лекарства должен врач, самолечение может привести к заражению вторичной инфекцией и переходу дерматита в тяжёлую форму.
Клинические рекомендации
К клиническим рекомендациям относятся следующие:
- Базисная часть терапии основана на введении безглютеновой диеты, устранение энтеропатии, исчезновение антител к иммуноглобулину А и т. д.
- Применение сульфасалазина должно быть под контролем лечащего врача, так как может проявиться такие симптомы, как протеинурия, аллергическая реакция к основному веществу препарата, гемолитическая анемия, повышенное содержание кристаллов в моче.Помимо этого, применение данного препарата сопутствует появлению диспептического синдрома: тошнота, рвота, снижение аппетита. После таких проявлений препарат следует заменить более безопасным аналогом, например, дапсон. Исключить приём йодосодержащих препаратов.
- Системные глюкокортикостероиды значительно снизят болезненный зуд и жжение кожи.
- Для обработки кожи использовать антисептические средства на основе анилиновых красителей. При вторичных поражениях необходимо применять аэрозоли на основе ГКС.
- Антигистаминные препараты имеют тенденцию к снижению кожного зуда как при наличии основного заболевания, так и при ответной реакции организма на действие некоторых препаратов.
- При попадании на повреждённые участки кожи вторичной инфекции, следует подключить антибактериальные препараты в виде таблеток, мазей и спрея.
- Жаропонижающие препараты при выраженном повышении температуры тела.
- Антибиотикотерапия назначается при попадании в открытые раны патогенных микроорганизмов.
Какая терапия показана при ДД?
Прежде чем определиться с медикаментозным курсом лечения, больного обязательно направляют на тщательное обследование органов пищеварения, чтобы исключить хронические, инфекционные и онкологические заболевания.
Главное медикаментозное средство – Дапсон, оно снимает симптомы после первого приема по такой схеме: 100 г (2 р. в день) – 5 суток; затем перерыв 2 дня и снова эту же дозировку. Всего от 3 до 5 заходов.
К назначению этого сильнодействующего препарата подходят с предельной осторожностью. После избавления ярко выраженных симптомов дозировку снижают до 5 мг через 1 или 2 дня. Прием лекарственного средства проводится под наблюдением врача, ведь он может вызвать ряд нежелательных явлений: анемию, аллергию, тошноту с рвотой, оказывает чрезмерную нагрузку на печень. Врач предупреждает больного о несовместимости Дапсона с Амидопирином и препаратами, содержащими барбитураты.
Если упомянутое выше лекарство не подходит конкретному пациенту, ему могут назначить:
- Этебенецид;
- липоевую кислоту;
- Метионин;
- антигистамины;
- димеракоптопропансульфонат натрия;
- витаминные комплексы группы В, рутозид, аскорбиновая кислота.
Диуцифон также относится к эффективным средствам, его принимают около 2-х месяцев, для каждого пациента разрабатывается индивидуальная схема с учетом 5-дневного перерыва.
К группе сульфоновой также относятся: Авлосульфон, Сульфапиридин (по специальной схеме).
От сильного зуда – Кларитин, Зиртек, Эриус.
Тяжелая форма ДД не всегда поддается лечению перечисленными выше медикаментами. В таких случаях врачи вынуждены назначать гормональные средства: Триамцинолон, Преднизолон, Дексаметазон. Эти лекарства могут быть в разных формах: мази, таблетки, инъекции для внутримышечного введения.
Дерматоловая мазь (5%) – применяется для лечения вскрытых визикулов.
Раствор салициловой, борной кислоты, фукорцин, зеленка – для нелопнувших волдырей.
Ранки и эрозии легкой формы рекомендуется обрабатывать красителями анилиновыми. При вторичном инфицировании дают эффект средства в аэрозоли, в составе которых глюкокортикостероиды и антибиотики.
При проявлении ДД на слизистой ротовой полости, показано полоскание антисептическими растворами.
Если амбулаторное лечение не дало ожидаемого результата, пациент госпитализируется, в частности, при таких показаниях:
- Распространение сыпи на более обширных площадях тела.
- Очаг поражения заражен вторично.
Больному увеличивают дозу Дапсона или прописывают Сульфасалазин.
Народная терапия
Представители традиционной медицины положительно относятся к применению народных средств на основе лечебных трав. Хотя в каждом отдельном случае нужна консультация врача.
Используя такие растения, как спорыш, облепиха, горец птичий, для приготовления отваров, настоек или мазей, можно существенно облегчить состояние больного.
Не менее эффективными для снятия симптомов ДД являются омела, календула, трехцветная фиалка, а также солодка и можжевельник.
Отлично укрепляет иммунитет настой из левзеи и аралии, отвар элеутерококка.
Настои готовятся на водке или воде традиционным способом. Спиртовые настаиваются около 10 суток, пропорции: 1 ст. л одного растения или сбора сухого на 500 мл водки. Отвары: 7 ложек столовых трав на 1 л крутого кипятка, настаивать 2-2,5 часа.
Трава красавки может стать основой для приготовления в домашних условиях лечебной мази. Достаточно взять 2 части топленого свиного сала (внутреннего) и 1 часть высушенных перетертых листьев растения. Смесь отправляют в духовку (90 градусов) на 5-6 часов. Готовое лекарство пропускают через фильтр и обрабатывают больные места.
Терапия наружными средствами
Ускорить процесс выздоровления помогают дезинфицирующие, противовоспалительные, противозудные или подсушивающие мази. Высыпания можно обрабатывать цинковой, нафталанной, дерматоловой мазью, а также раствором марганцовки, метиленового синего.
В тяжелых ситуациях прибегают к использованию гормональных кремов – «Целестодерм», «Адвантан». Они назначаются строго дерматологом в зависимости от общего состояния пациента, так как имеют много побочных эффектов.
ВАЖНО: Лечение дерматита Дюринга у детей предполагает прием гамма-глобулина. Курс инъекций состоит из 5 уколов, которые вводятся на протяжении 2 недель.
Опасность и осложнения
Чтобы дерматит Дюринга не спровоцировал никаких осложнений, специалист наблюдает за процессом лечения, периодически направляет на сдачу анализов. В некоторых ситуациях патология сопрягается тошнотой, рвотой, в сложных случаях понадобится стационарная терапия.
Важно знать! Если лечение не провести, дерматоз переходит в наиболее опасную для пациента форму и в несколько раз увеличивается вероятность появления вторичной инфекции.
Острые времена заболевания чередуются с ремиссией и бывают по пару месяцев. Человека мучает зуд, жжение, кожный покров отталкивает своим видом. Из-за чего пациент переживает, начинает меньше общаться с людьми, нарушается сон, снижается аппетит. В итоге – расстройство психоэмоционального состояния, депрессия.
Безглютеновая диета
Больным, имеющим герпетиформный дерматит симптомы, настоятельно рекомендуется использовать безглютеновую диету для жизни, так как она:
- Снижает потребность в лекарствах для контроля состояния;
- Улучшает связанную с глютеном энтеропатию;
- Улучшает питание и плотность костной ткани;
- Может снизить риск развития других аутоиммунных состояний;
- Может снизить риск развития лимфомы кишечника.

Непереносимость клейковины и дальнейшее ограничение питания может показаться невероятно трудным заданием. Ведь глютен содержится в 80% продуктов на прилавках супермаркетов.
Диагностирование болезни
Дерматит Дюринга – до конца не изученное кожное заболевание, сопровождающееся появлением сыпи и кожного зуда.
Стадия ремиссии имеет продолжительный характер, вплоть до одного года. Чаще всего страдают лица мужского пола в возрасте от 35 – 50 лет. При лабораторных исследованиях выявилось повешенная чувствительность к белкам злаковых культур (глютену). Среди причин появления хронического заболевания:
- аллергическая реакция на некоторые раздражающие факторы, в том числе йода;
- беременность;
- климактерический период;
- нервно-психические расстройства;
- физическое переутомление;
- повышенная чувствительность на вакцины;
- токсемия;
- лимфогранулематоз;
- злокачественные новообразования;
- выявлены случаи наличия данного заболевания у ближайших родственников;
- аутоиммунная предрасположенность.
Формы заболевания:
Читайте также: Виды сыпи у детей на лице с описанием: в виде красных точек, пятен, прыщиков и пузырьков, крапивница
- буллёзная;
- герпесоподобная;
- трихофитоидная;
- строфулезная.
Начало всех начал – осмотр дерматолога, который изучает кожу пациента и опрашивает его, чтобы выяснить причины и иные детали, имеющие отношение к патологии. Однако внешние признаки не помогут дифференцировать и принять окончательное решение по поводу диагноза. Без лабораторных исследований обойтись невозможно:
- Анализ крови – превышение нормы показателя количества эозинофилов сигнализирует о наличии ДД.
- Гистология жидкостей везикул и буллезных пузырей – обнаружение нейтрофилов, ткани разрушенных ядер, полости.
- Обследование щитовидной железы, дисфункция которой может привести к кожному недугу (определение уровня тиреотропного гормона, общего трийодтиторина в крови, общего тироксина в сыворотке).
- Прямая иммунофлюоресценция, которая может определить скопление фиксированных иммуноглобулинов A.
Предлагаем ознакомиться Инфекционный дерматит и три эффективных способа его лечения
Иногда по рекомендации гастроэнтеролога возникает необходимость прохождения биопсии тонкой кишки.
Процедура на определение восприимчивости к йоду (проба Ядассона): мазь, в составе которой 50% йода, наносят на кожу предплечья. Через 24 часа изучают экспериментальный участок. Если кожа покраснела и на ней образовалась сыпь, проба считается положительной и диагноз не вызывает сомнения.
Если такую пробу провести путем принятия йода внутрь, у пациента с ДД моментально начнется обострение.
Если поставлен предварительный диагноз: буллезная форма ДД, проводится дифференциация с такими недугами: пемфигоид буллезный, пузырчатка вульгарная и иные ее виды.
Проводится обследование внутренних органов и систем с применением специального медицинского оборудования:
- УЗИ брюшины и мочеполовой системы.
- КТ почек.
- Рентген легких.
На основе полученных ответов, врач устанавливает диагноз или опровергает его.
Дерматит Дюринга, распространенный на обширных участках
Прогнозы и опасения
Сложно сделать однозначный вывод. У разных людей – разные результаты. На полное выздоровление сложно рассчитывать из-за характерной особенности – цикличности. Ремиссии могут быть неполными и недолгими. Некоторые больные все-таки выздоравливают, это зависит от ресурса защитных сил организма.
Такое явление, как новые высыпания в момент приема медикаментов, не новость. Однако врач рекомендует продолжать придерживаться установленной схемы.
Серьезное опасение – вторичное заражение инфекцией.
И еще одно предупреждение: если не обратиться к врачу при первых симптомах и не начать своевременное лечение, запущенный герпетиформный дерматоз может стать причиной для таких серьезных заболеваний:
- Волчанка красная.
- Витилиго.
- Саркоидоз.
- Лимфома кишечная.
- Остеопороз.
При неукоснительном следовании назначениям пероральных и наружных препаратов, соблюдении лечебной диеты, намного легче и быстрее можно добиться существенного облегчения состояния больного.
- http://dermatit.su/types/dermatit-dyuringa/
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_dermatologia/dermatitis-herpetiformis-duhring
- https://kozh-med.com/kozhnye-bolezni/dermatit/dyuringa.html
- https://tvojajbolit.ru/dermatologiya/gerpetiformnyj-dermatit-dyuringa/
- https://on-doctor.com/dermatologiya/dermatit-diyuringa.html
- https://AlergiaHelp.ru/u-vzroslyh/gerpetiformnyj-dermatit-lechenie.html
- https://dermcare.info/dermatit-dyuringa/

 portal-c.ru
portal-c.ru